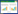神经重症(Neurocritical Nare Unit,NCU)患者是指患有神经系统疾病,并可能存在器官功能衰竭者,疾病类型包括创伤性脑损伤、蛛网膜下腔出血、颅内出血、缺血性脑卒中等,机械通气是其关键支持技术[1]。由于复杂的神经病理基础,NCU患者脱机失败率较高,可达20%,甚至更高[2-4]。目前NCU患者脱机评估缺乏明确指南及共识,临床实践差异较大[5-7]。风险预测模型可预估结局事件概率,是重要临床决策工具[5, 7-9]。本研究以NCU患者为切入点,基于病历资料及文献,采用科学的方法探究其脱机困难危险因素,构建风险预测模型,用于早期预警和精准防护,为临床评估脱机困难提供便捷方法,助力医护人员评估脱机失败风险,辅助医疗决策。
1 资料与方法 1.1 研究对象收集2023年1月至2023年12月浙江大学医学院附属第二医院全部542例符合纳排标准的NCU患者病历资料(经患者家属知情同意并通过医院人体研究伦理委员会审批[编号:2022伦审研第(0594)号]。纳入标准:确诊重型颅脑损伤;经口气管插管;有创机械通气超过48 h。排除标准:气管切开、气道问题、胸廓畸形、有呼吸机使用或脱机失败史及疾病终末期患者。
脱机困难诊断标准:依据美国胸科学会、欧洲呼吸学会等5个学会推荐标准分组。诊断标准:撤机程序开始后,撤机时间超过48~72 h,或撤机后24 h内自主呼吸难以维持,同时出现躁动、出汗、呼吸窘迫、低氧血症、酸中毒,且呼吸频率>30~35次/min,心率>120次/min,血氧饱和度<90%[10-11]。纳入流程图详见图 1。
|
| 图 1 纳入流程图 |
|
|
通过检索万方、知网、维普、PubMed等数据库文献,结合临床资料,并经过专家讨论,选取与脱机困难可能相关的危险因素。所需信息从电子病历信息系统中采集,查阅病程及检查、检验结果后如实记录。
1.3 脱机困难危险因素分析及预测模型构建 1.3.1选取2023年1月1日至2023年8月31日的377例病例作为建模队列,按是否发生脱机困难分组,以入选危险因素为自变量,脱机困难为因变量,先单因素分析,再将有统计学意义的自变量,进入多因素分析,得到独立预测因子,结合β系数,建立NCU患者脱机困难风险预测模型。
1.3.2选取2023年9月1日至2023年12月31日165例病例作为验证队列,通过Hosmer-Lemeshow(H-L)拟合优度检验和ROV曲线下面积(AUC),评价模型的拟合优度和鉴别效度。
1.4 统计学方法使用SPSS 26.0分析数据,计量资料正态分布数据采用均数±标准差(x±s)表示,组间比较采用成组t检验,非正态分布采用中位数表示,组间U检验。计数资料用频数、构成比进行描述,组间采用χ2检验。用Logistic回归分析危险因素并建模。采用H-L检验和ROC曲线下面积验证模型预测能力。
1.5 研究质量控制所有患者均由其主管医生根据最新指南判断,达到脱机标准,下达脱机医嘱后,方开始尝试脱机流程。
2 结果本研究最终纳入患者共542例,其中建模队列377例,验证队列165例,入院诊断均为不同程度的重型颅脑损伤患者。入组患者年龄分布、颅脑受损部位、基础疾病情况、GCS分级、APACHE Ⅱ评分、SOFA分级、入院氧和指数分级、机械通气天数、是否发生高颅内压、是否发生中枢性高热、是否脑血肿及其他并发症情况,见表 1。
| 名称 | 脱机困难(例) | 合计(n) | t/z/χ2值 | P值 | |
| 否 | 是 | ||||
| 年龄 | |||||
| <65周岁 | 114 | 103 | 217 | 0.237 | 0.626 |
| ≥65周岁 | 80 | 80 | 160 | ||
| 性别 | |||||
| 男 | 148 | 128 | 276 | 1.932 | 0.165 |
| 女 | 46 | 55 | 101 | ||
| BMI分级 | |||||
| 体重过轻 | 9 | 11 | 20 | 1.921 | 0.589 |
| 正常 | 95 | 96 | 191 | ||
| 超重 | 75 | 59 | 134 | ||
| 肥胖 | 15 | 17 | 32 | ||
| 机械通气天数 | |||||
| <7 d | 93 | 18 | 111 | 74.283 | 0.000a |
| 7~30 d | 94 | 131 | 225 | ||
| ≥30 d | 7 | 34 | 41 | ||
| GCS分级 | |||||
| 无昏迷 | 1 | 5 | 6 | 62.425 | 0.000a |
| 轻度昏迷 | 33 | 3 | 36 | ||
| 中度昏迷 | 22 | 75 | 97 | ||
| 重度昏迷 | 138 | 100 | 238 | ||
| GCS是否重度昏迷 | |||||
| 否 | 33 | 75 | 108 | 26.477 | 0.000a |
| 是 | 161 | 108 | 269 | ||
| APACHE Ⅱ评分 | |||||
| 0~9分轻度 | 14 | 8 | 22 | 11.834 | 0.003a |
| 10~19分中度 | 117 | 84 | 201 | ||
| ≥20分重度 | 63 | 91 | 154 | ||
| SOFA分级 | |||||
| 正常或轻度脏器损坏 | 5 | 4 | 9 | 8.719 | 0.033a |
| 器官重度损伤 | 56 | 33 | 89 | ||
| 器官重度损失衰竭 | 121 | 124 | 245 | ||
| 器官严重损伤衰竭 | 12 | 22 | 34 | ||
| 入院氧和指数分级 | |||||
| ≥400 | 64 | 58 | 122 | 0.679 | 0.712 |
| 300~400 | 53 | 57 | 110 | ||
| <300 | 77 | 68 | 145 | ||
| 血红蛋白分级 | |||||
| 正常 | 39 | 35 | 74 | 2.186 | 0.535 |
| 轻度贫血 | 83 | 62 | 145 | ||
| 中度贫血 | 47 | 50 | 97 | ||
| 中重度贫血 | 2 | 3 | 5 | ||
| 吸烟指数分级 | |||||
| 轻度烟民 | 133 | 115 | 248 | 1.955 | 0.376 |
| 中度烟民 | 20 | 14 | 34 | ||
| 重度烟民 | 33 | 39 | 72 | ||
| 颅脑受损部位 | |||||
| 单侧 | 55 | 73 | 128 | 5.593 | 0.018a |
| 双侧 | 139 | 110 | 249 | ||
| 是否高颅内压 | |||||
| 否 | 11 | 23 | 34 | 1.965 | 0.161 |
| 是 | 35 | 40 | 75 | ||
| 是否中枢性高热 | |||||
| 否 | 57 | 58 | 115 | 0.238 | 0.626 |
| 是 | 137 | 125 | 262 | ||
| 是否血肿 | |||||
| 否 | 20 | 17 | 37 | 0.111 | 0.739 |
| 是 | 174 | 166 | 340 | ||
| BNP | |||||
| 无异常 | 174 | 138 | 312 | 12.202 | 0.000a |
| 有异常 | 15 | 36 | 51 | ||
| pH值 | |||||
| <7.35 | 2 | 8 | 10 | 4.072 | 0.131 |
| 7.35~7.45 | 95 | 87 | 182 | ||
| ≥7.35 | 97 | 88 | 185 | ||
| PaO2 | |||||
| 正常 | 162 | 150 | 312 | 5.412 | 0.144 |
| 轻度缺氧 | 28 | 32 | 60 | ||
| 中度缺氧 | 4 | 0 | 4 | ||
| 重度缺氧 | 0 | 1 | 1 | ||
| PaCO2 | |||||
| <45 | 169 | 137 | 306 | 12.946 | 0.002 |
| 45~50 | 21 | 28 | 49 | ||
| ≥50 | 4 | 18 | 22 | ||
| BE | |||||
| 负值 | 31 | 38 | 69 | 1.442 | 0.230 |
| 正值 | 163 | 145 | 308 | ||
| 是否有并发症 | |||||
| 无 | 6 | 4 | 10 | 0.300 | 0.584 |
| 有 | 188 | 179 | 367 | ||
| 是否有呼吸系统并发症 | |||||
| 无 | 34 | 32 | 66 | 0 | 0.992 |
| 有 | 160 | 151 | 311 | ||
| 是否有脑神经系统并发症 | |||||
| 无 | 171 | 154 | 325 | 1.262 | |
| 有 | 32 | 29 | 52 | ||
| 是否有脑神经和呼吸以外脏器并发症 | |||||
| 无 | 147 | 127 | 274 | 1.927 | 0.165 |
| 有 | 47 | 56 | 103 | ||
| 基础疾病数 | |||||
| 0种 | 70 | 75 | 145 | 4.478 | 0.214 |
| 1种 | 57 | 63 | 120 | ||
| 2种 | 40 | 27 | 67 | ||
| 3种 | 27 | 18 | 45 | ||
| 是否有呼吸系统基础疾病 | |||||
| 否 | 181 | 172 | 353 | 0.075 | 0.784 |
| 是 | 13 | 11 | 24 | ||
| 是否有心脏循环基础疾病 | |||||
| 否 | 128 | 119 | 247 | 0.038 | 0.846 |
| 是 | 66 | 64 | 130 | ||
| 是否有脑神经基础疾病 | |||||
| 否 | 185 | 178 | 363 | 0.958 | 0.328 |
| 是 | 9 | 5 | 14 | ||
| 注:a表示P<0.05 | |||||
建模队列共收集NCU患者377例,发生脱机困难183例,发生率为48.5%。对比发生组与未发生组,单因素分析结果有机械通气天数、GCS分级、GCS是否重度昏迷、APACHE Ⅱ评分、SOFA分级、颅脑受损部位(单双侧)、BNP共7个变量的组间差异有统计学意义(P < 0.05)。见表 1。
2.2 多因素回归分析将单因素分析P<0.05的7个变量进入多因素Logistic回归分析,结果显示,脱机困难独立预测因子共4个:机械通气天数、GCS分级、APACHE Ⅱ评分、BNP。见表 2。
| 变量 | β | 标准误差 | Wald | P值 |
| 机械通气天数 | 1.206 | 0.497 | 5.89 | 0.015 |
| GCS分级 | 2.232 | 0.379 | 34.749 | 0.000 |
| APACHE Ⅱ评分 | 0.848 | 0.283 | 8.949 | 0.003 |
| BNP | 0.824 | 0.413 | 3.976 | 0.046 |
| 常数 | 0.702 | 0.42 | 2.796 | 0.044 |
根据上述有统计学意义的独立预测因子,及各因子的β系数,构建NCU患者脱机困难风险预测模型:计算公式y=1/(1+e-a)。其中,y为发生脱机困难的概率,y值越接近于1,患者发生脱机困难的可能性越大,e为指数函数,a=0.702+1.206×X1+2.232×X2+0.848×X3+0.824×X4,各因子赋值情况详见表 3。
| 因素 | 变量 | 变量赋值 |
| 机械通气天数 | X1 | 0=<7 d;1=7~30 d;2=≥30 d |
| GCS分级 | X2 | 0=无昏迷;1=轻度昏迷;2=中度昏迷;3=重度昏迷 |
| APACHE Ⅱ评分 | X3 | 0=0~9分轻度;1=10~19分中度;2=≥20分重度 |
| BNP | X4 | 0=无异常;1=有异常 |
2023年9月1日至12月31日的165例验证队列数据显示,H-L拟检验P=0.856,模型预测与实际发生率一致性良好。模型总正确率(96+33)/165=78.18%。AUC=0.826(图 2),表明脱机困难风险预测模型判别能力良好。
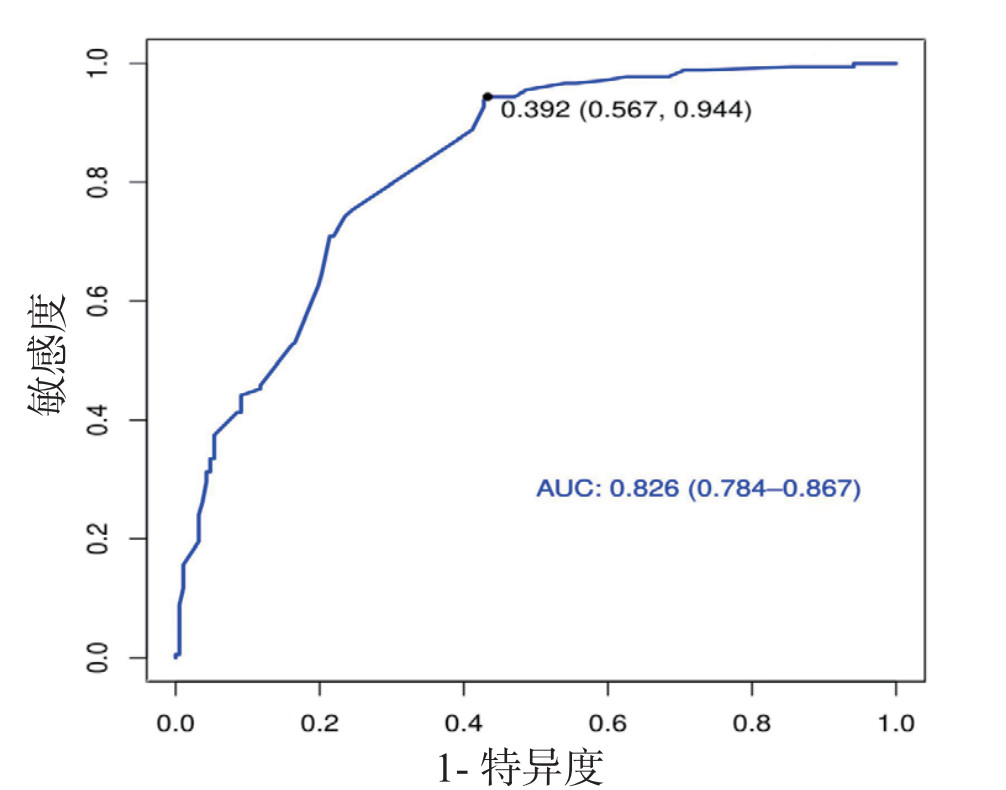
|
| 图 2 神经重症患者脱机困难风险预测模型的ROC曲线 |
|
|
脱机困难指机械通气患者脱机阶段时间延长,研究表明部分长期机械通气患者存在脱机困难且脱机后死亡风险较高[12-14]。本研究建模组脱机困难发生率高达48.5%,与NCU患者复杂的病理基础复杂及机械通气时长有关,脱机困难影响大,应加强医护培训,早发现、诊断及治疗以改善预后[14-15]。
目前多因素回归分析并建模研究NCU机械通气患者脱机困难的较少[16-18]。本研究经Logistic单因素、多因素回归分析,确定机械通气天数、GCS分级、APACHE Ⅱ评分、BNP是脱机困难独立预测因子。
机械通气时间与病情、并发症相关,会导致呼吸肌萎缩,增加拔管及并发症风险[19]。APACHE Ⅱ评分高,表明病情严重、生理功能紊乱,削弱呼吸和循环功能,加大脱机困难风险[20]。GCS评分低,患者意识差,神经功能受损,呼吸中枢调节功能弱,拔管后呼吸不稳定,难以自主呼吸;对拔管指令反应弱,影响拔管。BNP升高暗示心功能不全,心脏功能下降引发肺淤血,影响呼吸,拔管后难以维持氧合通气;还加重血液循环和氧气供应负担,不利于拔管。
本研究构建的神经重症患者脱机困难风险预测模型,经检验预测能力良好(H-L检验P=0.856,AUC=0.826,判断正确率78.18%)。它能辅助医护评估脱机风险,助力制定个性化方案,优化脱机策略,提升医疗资源利用效率。模型公式简便,未来与医院信息系统结合可实现智能预警,应用价值高。
致谢: 感谢浙江大学医学院附属第二医院神经重症医学科、重症医学科、急诊监护室、外科重症医学科的大力帮助
利益冲突 所有作者声明无利益冲突
作者贡献声明 王海燕、祁学峰:研究设计、数据采集、统计分析及论文撰写;张薇、倪远泉、谢翠娥:数据采集复核、统计分析;姚梅琪、王丽竹:研究设计、论文修改指导
| [1] | 徐晓敏. 神经重症患者直系陪护家属症状负担及其影响因素研究[D]. 济南: 山东大学, 2022. DOI: 10.27272/d.cnki.gshdu.2022.000730. |
| [2] | Jaber S, Quintard H, Cinotti R, et al. Risk factors and outcomes for airway failure versus non-airway failure in the intensive care unit: a multicenter observational study of 1514 extubation procedures[J]. Crit Care, 2018, 22(1): 236. DOI:10.1186/s13054-018-2150-6 |
| [3] | Ke ZW, Jiang Y, Bao YP, et al. Intensivists' response to hyperoxemia in mechanical ventilation patients: The status quo and related factors[J]. World J Emerg Med, 2021, 12(3): 202-206. DOI:10.5847/wjem.j.1920-8642.2021.03.007 |
| [4] | Godoy DA, Rovegno M, Jibaja M. Extubation after acute brain injury: an unsolved dilemma!![J]. Neurocrit Care, 2024, 40(2): 385-390. DOI:10.1007/s12028-023-01828-9 |
| [5] | Robba C, Poole D, McNett M, et al. Mechanical ventilation in patients with acute brain injury: recommendations of the European Society of Intensive Care Medicine consensus[J]. Intensive Care Med, 2020, 46(12): 2397-2410. DOI:10.1007/s00134-020-06283-0 |
| [6] | Xu SX, Wu CS, Liu SY, et al. High-flow nasal Cannula oxygen therapy and noninvasive ventilation for preventing extubation failure during weaning from mechanical ventilation assessed by lung ultrasound score: a single-center randomized study[J]. World J Emerg Med, 2021, 12(4): 274-280. DOI:10.5847/wjem.j.1920-8642.2021.04.004 |
| [7] | Feng GL, Zheng MM, Yao SH, et al. Risk factors and predictive model of adrenocortical insufficiency in patients with traumatic brain injury[J]. World J Emerg Med, 2021, 12(3): 179-184. DOI:10.5847/wjem.j.1920-8642.2021.03.003 |
| [8] | 刘小蒙, 李俊玉, 何威, 等. 急诊急性缺血性脑卒中患者短期预后预测模型的构建及效能评估[J]. 中华急诊医学杂志, 2024, 33(1): 51-58. DOI:10.3760/cma.j.issn.1671-0282.2024.01.009 |
| [9] | 李建朝, 钱晓亮, 黄佳鑫, 等. 基于列线图构建体外膜肺氧合临床死亡风险预测模型[J]. 中华急诊医学杂志, 2023, 32(10): 1353-1360. DOI:10.3760/cma.j.issn.1671-0282.2023.10.011 |
| [10] | Schmidt GA, Girard TD, Kress JP, et al. Official executive summary of an American thoracic society/American college of chest physicians clinical practice guideline: liberation from mechanical ventilation in critically ill adults[J]. Am J Respir Crit Care Med, 2017, 195(1): 115-119. DOI:10.1164/rccm.201610-2076ST |
| [11] | Béduneau G, Pham T, Schortgen F, et al. Epidemiology of weaning outcome according to a new definition. the WIND study[J]. Am J Respir Crit Care Med, 2017, 195(6): 772-783. DOI:10.1164/rccm.201602-0320OC |
| [12] | Ramachandran L, Jha OK, Sircar M. High-flow tracheal oxygenation: a new tool for difficult weaning[J]. Indian J Crit Care Med, 2021, 25(2): 224-227. DOI:10.5005/jp-journals-10071-23724 |
| [13] | 杜安琪, 安友仲, 赵慧颖. 脑出血患者术后延迟脱机的危险因素分析及预测模型建立[J]. 解放军医学杂志, 2024, 49(10): 1-12. DOI:10.11855/j.issn.0577-7402.0128.2024.0517 |
| [14] | Bouvet P, Murgier M, Pons B, et al. Long-term outcomes of critically ill patients with stroke requiring mechanical ventilation[J]. Am J Crit Care, 2019, 28(6): 477-480. DOI:10.4037/ajcc2019310 |
| [15] | 徐珊珊, 张琳琳, 周建新. 神经重症患者脱机拔管研究进展[J]. 中华危重病急救医学, 2022, 34(9): 1004-1008. DOI:10.3760/cma.j.cn121430-20220317-00257 |
| [16] | 王芳, 成亚东, 王爱文. 重症监护病房机械通气患者脱机困难的高危因素分析[J]. 中国药物与临床, 2020, 20(17): 2928-2929. DOI:10.11655/zgywylc2020.17.048 |
| [17] | 刘刚, 刘双林, 王美菊, 等. 机械通气困难撤机/延迟撤机的病理生理学因素与解决策略[J]. 中国临床新医学, 2021, 14(4): 329-332. DOI:10.3969/j.issn.1674-3806.2021.04.01 |
| [18] | 梁洁冰, 田雅玲, 陈泽, 等. ICU计划拔管患者撤机结局的影响因素分析[J]. 中华危重病急救医学, 2021, 33(5): 563-567. DOI:10.3760/cma.j.cn121430-20200410-00280 |
| [19] | Ho UC, Hsieh CJ, Lu HY, et al. Predictors of extubation failure and prolonged mechanical ventilation among patients with intracerebral hemorrhage after surgery[J]. Respir Res, 2024, 25(1): 19. DOI:10.1186/s12931-023-02638-5 |
| [20] | Lang Y, Yang Y, Wang X. Value of APACHE Ⅱscore in evaluation of related indicators and prognosis of mechanical ventilation patients[J]. Chin J Noso, 2019, 29(9): 1315-1318. |
 2025, Vol. 34
2025, Vol. 34