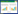2. 建湖县人民医院急诊科, 建湖 224700;
3. 徐州医科大学盐城临床学院(盐城市第一人民医院)神经内科,盐城 224000;
4. 广州市第一人民医院(华南理工大学附属第二医院)神经外科,广州 510180;
5. 上海市徐汇区中心医院(复旦大学附属中山医院徐汇医院)神经外科, 上海 2000031;
6. 中国人民解放军总医院神经外科学部,北京 100700
2. Department of Emergency, Jianhu People's Hospital, Jianhu, 224700 China;
3. Department of Emergency, Yancheng Clinical Institute, Xuzhou Medical University (Yancheng City No.1 People s Hospital), Yancheng, 224000 China;
4. Department of Neurosurgery, Guangzhou First People's Hospital, Guangzhou, 510180 China;
5. Department of Neurosurgery, Shanghai Xuhui Central Hospital, Shanghai 200031 China;
6. Department of Neurosurgery, Chinese PLA Ceneral Hospital, Chinese PLA Medical School, Beijing 100700 China
大脑半球大面积脑梗死(large hemispheric infarction, LHI)是一种常见的高致死性、高致残性的重症脑血管病,其病死率为40%~80%[1-5]。侧脑室穿刺置管是颅内压监测(intracranial pressure,ICP)的金标准[6],在大面积脑梗死中已得到广泛应用,对掌握去骨瓣减压手术时机、调整脱水剂的使用和预测预后发挥着重要作用[7-9],并得到指南的推荐,尤其对去骨瓣术后的颅内压管理有很好的指导价值[1, 10-11]。但传统徒手侧脑室前角穿刺的精准性和安全性仍存在较大的疑虑。有资料显示传统侧脑室前角穿刺后CT扫描发现,管头在目标侧脑室前角仅为56%,约22%穿刺到脑室外组织中,穿刺置管前平均穿刺达2.17次[12],由于反复穿刺到来副损伤新发出血达到5%~18%[12-14]。反复穿刺不但增加脑组织损伤、出血、颅内感染的发生率,而且因穿刺失败影响了神经急重症的救治和颅内压的有效监测。LHI患者因继发恶性脑水肿,血管再通后并发出血转化等因素,导致中线移位和颅内压增高,引起侧脑室变窄、变形,使得传统侧脑室前角穿刺更为困难。传统的立体定向、机器人、导航等可以进行精准定位穿刺,但操作繁琐,设备昂贵,在基层医院难以在紧急情况下顺利开展。本文介绍一种新型经额发际前侧脑室前角穿刺方法[15]在大面积脑梗死困难侧脑室穿刺中具有很好的精准性和安全性,现报道如下。
1 资料与方法 1.1 研究对象回顾性收集从2017年1月至2023年12月来自盐城市第一人民医院和盐城市第三人民医院急性大面积脑梗死并行新侧脑室穿刺的系列病例患者。本研究方案经盐城市第三人民医院(伦理号:伦审-2022-31)、盐城市第一人民医院(伦理号:2018-J-014)伦理委员会批准,并书面获得患者或家属的知情同意。
纳入标准:(1)年龄≥18岁;(2)诊断具有一侧大脑中动脉梗死临床表现,如为完全性偏瘫,偏身感觉障碍,偏盲,凝视障碍,并伴有失语,意识障碍等高级神经功能障碍,经神经功能评分NIHSS评分 > 15分,NIHSS评分>19分(优势半球梗死),且发病后1周内经CT或MRI证实为大脑半球大面积梗死,范围超过大脑中动脉供血区2/3;(3)早期静脉溶栓、动脉取栓、定向置管抽吸坏死脑组织术、去骨瓣减压手术的所有患者在治疗过程中行新型侧经额发际前侧脑脑室穿刺的均纳入研究分析。(4)行新型侧脑室穿刺前,所有病例均进行术前CT扫描,通过以OM为基线直接扫描,或后处理三维重建获得以OM为基线的CT横断面。(5)侧脑室穿刺或坏死脑组织抽吸时间在脑卒中发病后24~96 h,达到去骨瓣减压的标准时手术[16-17];梗死后血肿置管抽吸,参考原发性脑出血诊疗指南,选择在在出血后6 h进行[18]。(6)手术和研究获得患者或患者家属知情同意,并取得书面知情同意书。
排除标准:(1)双侧大脑半球急性梗死;合并脑部肿瘤,严重脑外伤;不同意行新型侧脑室穿刺并开始直接选择DHC患者。(2)明显凝血功能异常或患有凝血疾病。(3)有严重心脏衰竭、呼吸衰竭、肾脏衰竭、恶性肿瘤等影响预后的基础疾病,及高龄预计生存期不过1年者。(4)分析穿刺精准性和安全性的资料如置管成功率、一次性穿刺置管成功率、穿刺次数等手术资料和术后复查的影像材料不完整,并影响结果分析的病例被排除。
术前通过直接扫描获得标准CT片,也可通过重建技术获得标准CT片,标准CT片要求,即以听眦(orbitomeatal,OM)线为基准线,层间距5 mm扫描即可;通过标准CT片,在OM线上5 cm平面,即为穿刺横断面,在该平面上分析新型侧脑室穿刺术前的相关穿刺参数,如最大穿刺内偏角、最小内偏角、最佳内偏角、上偏角、穿刺深度等。如见图 1-A所示穿刺最小穿刺内偏角为穿刺点与同侧侧脑室前角最外缘的连线和正中矢状面的夹角;最大内偏角的角度为穿刺点与侧脑室前角最内侧缘的连线和正中矢状面的夹角。最佳内偏角为穿刺点到侧脑前角的几何中心点的连线与正中矢状面的夹角,其中与正中状面平行记为0º,偏向内侧为正角度,偏向外侧记为负数;上偏角为穿刺路径与OM线所在横断面的夹角,上偏为正,下偏为负。
|
| 注:A为术前复查CT获得标准CT片,示中线移位1.2 cm,术前规划穿刺方向和穿刺深度,最小内偏角为穿刺点A与同侧侧脑室最外缘的连线和正中矢状面的夹角(红色箭头所指);最大内偏角的角度为穿刺点A与侧脑室前角最内侧缘的连线和正中矢状面的夹角(白色箭头所指),本例最佳穿刺内偏角0°或稍偏外,穿刺深度为7.5 cm。B-C为图示术前定位和画线,确定颅表穿刺点A点,为听眦线(OM)上5 cm的穿刺横断面线与正中矢状面线左侧旁开1.5 cm的旁矢状面线的相交点,即颅表穿刺点。D-E为图示术中侧脑室置管,引流管可见脑脊液波动,提示置管成功,后再用5 mL注射器抽取5 mL脑脊液进一步验证置管成功。F为示术后第1 d复查CT示侧脑室置管位置良好,管头侧孔位于侧脑室前角(黑色箭头),并可见梗死组织中的抽吸坏死组织的导管(红色箭头),双额叶脑组织塌陷、颅内积气、中线恢复居中,提示首次抽吸坏死组织内减压充分 图 1 侧脑室置管外引流+抽吸坏死脑组织的手术过程 Fig 1 The surgical procedure of external drainage and aspiration of necrotic brain tissue |
|
|
新型侧脑室穿刺方法过程如下[8, 15, 19](见图 1):(1)穿刺靶点左右侧的选择:对于LHI患者,因同侧侧脑室狭小和压闭,常规选择梗死对侧的侧脑室前角。少部分梗死侧出血破入同侧侧脑室,形成同侧侧脑室出血铸型,可选择梗死同侧侧脑室前角。(2)颅表穿刺点的确定:画出正中矢状面线(从两眉间的中点到枕外隆凸)和穿刺侧旁开1.5 cm的矢状面线(旁正中矢状面线)。再画出OM线及OM线上方5 cm的水平面线,即穿刺横断面线,该线与旁正中矢状面线相交,即为穿刺点A(大约在眉弓上3 cm)(见图 1-B)。(3)穿刺方向和穿刺路径:从穿刺点A出发,沿着OM线上5 cm的穿刺横断面与旁正中矢状面穿刺,穿刺方向也可以根据CT中线结构的移位情况和事先CT分析的偏差角,微调穿刺方向,一般内偏0~10°,上偏0~10°,进管深度通常为7.5 cm(从穿刺点皮肤至导管头端的距离定义为导管深度)。(4)穿刺过程:对穿刺点常规消毒,在局麻或静脉辅助麻醉下,采用手动定向颅钻,沿穿刺方向钻一直径5~6 mm骨孔,用凹颅钻清除骨孔中骨屑,在骨孔中放置锁孔器压迫板障,以防板障出血,并根据事先规划的方向微调锁骨器方向。脑膜穿刺针刺破硬脑膜,再用三级光滑探棒逐级扩张,建立预通道,然后将12F或14F脑室引流管(大连七颗星生产)沿预通道置入侧脑室前角,约7.5 cm,根据脑脊液的波动情况微调管子的深度和侧孔的方向。如患者颅内压过高,脑疝形成或脑疝形成趋势时,可不必复查或重建CT,直接画线穿刺。如患者额窦较为发达,必须避开额窦,可在OM上6 cm平面进行穿刺,备选颅表穿刺点为B点(见图 1B),实际迄今为止未见因额窦发达需要该穿刺颅表点。
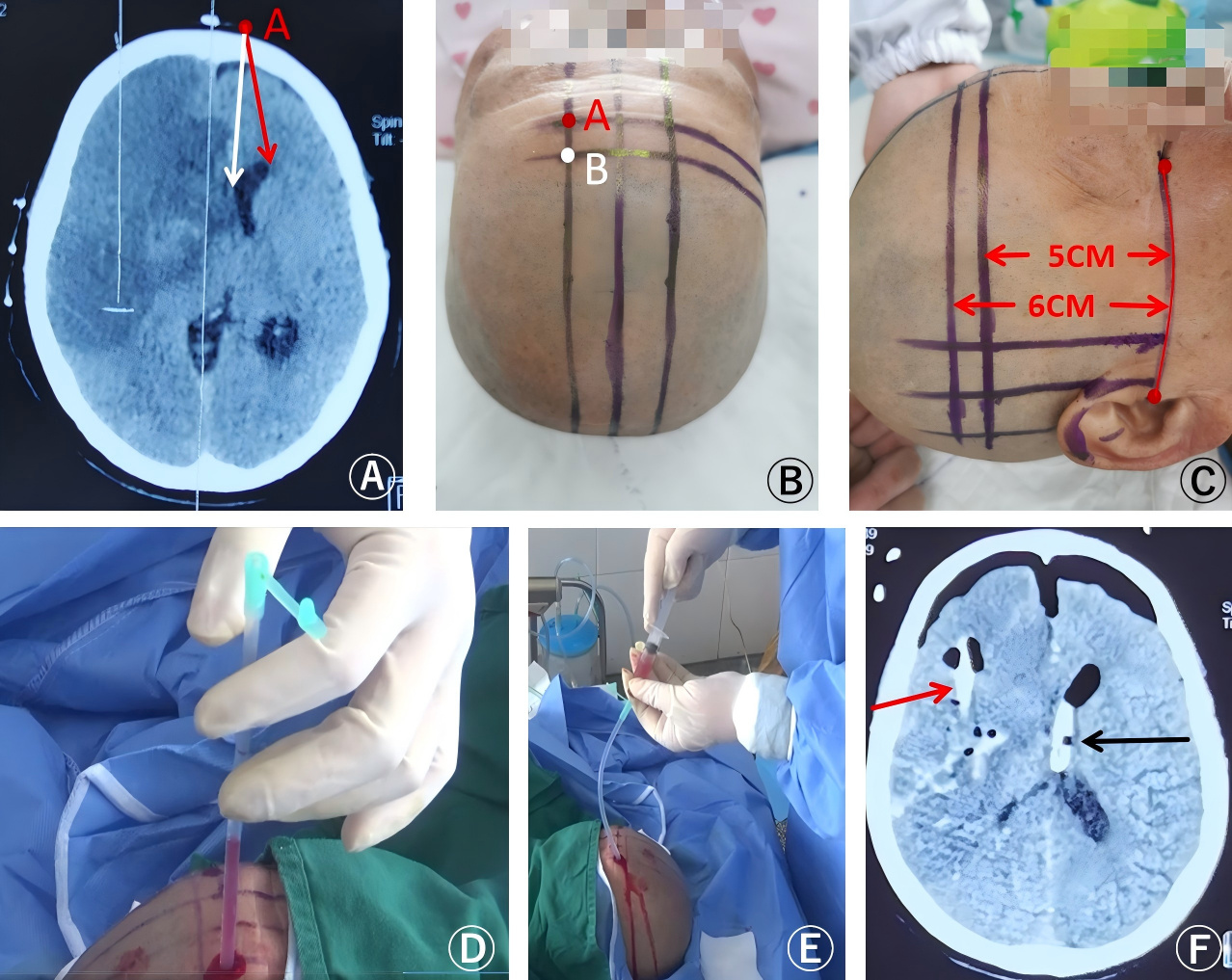
穿刺前侧脑室大小分级评估:本研究采用改良单尾指数(modified unilateral caudate index,MUCI)评价LHI狭小侧脑室的大小[15]。双尾指数(caudate index,CI)是反映急性脑积水脑室扩大的常用指标,但对于神经急重症侧脑室移位、变形、狭小时,在反映穿刺侧脑室前角的难易度时仍欠缺,因此本研究者曾参照双尾指数测量原理及有关文献[20-21],制定出在神经急重症合并侧脑室狭小和中线移位时的侧脑室大小级别的判断标准,即改良单尾指数[15](见图 2),方法如下:在测量CI指数平面(尾状核头上部所在平面,约在OM线上5~6 cm),穿刺侧的侧脑室前角宽度/同部位颅脑半径=OA/OB(中线结构不移位)(图 2A)或=O’A/OB (中线结构移位)(图 2B),判定正常或狭小脑室 < 0.12(45岁以下),0.14(46~55岁),0.16(56~65岁),0.17(> 65);本组病例超过以上界限者定义为脑室扩大。其中扩大的侧脑室分级标准参照Evans指数标准,轻度扩张为Evans指数0.3~0.4[22]。
|
| 注:大面积脑梗死改良单尾指数测定:A图示中线结构不移位时,穿刺侧的侧脑室宽度/同部位颅脑半径=OA/OB;B图示中线结构移位时,穿刺侧的侧脑室宽度/同部位颅脑半径=O'A/OB 图 2 改良单尾指数对穿刺侧的侧脑室大小级别判定 Fig 2 Determine the size category of the lateral ventricle on the puncture side through MUCI |
|
|
新穿刺法精准性和安全性评价指标: 记录和登记手术过程中的穿刺成功率、一次性穿刺成功率、穿刺次数。根据术后复查CT,分析管头位置是否良好,参照相关研究[13]将管头位置分级:1级为管头位置在目标侧脑室,脑脊液通畅;2级为管头在第三脑室;3级为管头在目标侧脑室的对侧的侧脑室,脑脊液通畅;4级穿刺失败,无脑脊液流出,或者虽有脑脊液流出但管头位于其他间隙如外侧裂、前侧裂、松果体池、脚间池等。1~2级定义为管头位置良好。术中和术后并发症如穿刺道脑组织损伤和出血、6个月的癫痫发生率等。
2 结果 2.1 患者治疗效果临床纳入符合研究标准的LHI并行新侧脑室穿刺的患者48例,男性27例,女21例;年龄40~87岁(70.6±10.9)岁;在早期急性再通治疗方面,单纯静脉溶栓8例,单纯动脉取栓5例,静脉溶栓联合动脉取栓5例,未行再通治疗的30例;单纯大面积梗死35例,合并梗死区内大量出血(出血量≥20 mL)10例,破入脑室形成脑室出血3例;48例患者均为正常或狭小侧脑室,无侧脑室扩张病例,改良单尾指数为0.11±0.03。颅内压监测情况:48例中,连接Codman颅内压监测仪等行连续颅内压监测32例;16例单纯通过侧脑室引流管脑脊液搏动和直尺简易观察和测量颅内压,其中3例主要行脑室积血的引流。
术前规划穿刺参数的测量情况:术前计划侧脑室前角穿刺48例次,根据术前CT拟穿刺的侧别分为两大组。因出血破入侧脑室者而行梗死灶同侧脑室前角穿刺者3例,为同侧穿刺组,穿刺前规划测量内偏角范围:最小内偏角平均(-3.13±1.21)º,最大内偏角平均(11.2±1.59)º,最佳内偏角平均(3.43±1.50)º。其余45例均实行梗死灶对侧的脑室前角穿刺为对侧穿刺组,术前规划测量穿刺内偏角范围:最小内偏角平均为(-6.80±3.95)º,最大内偏角平均(5.41±3.26)º,最佳内偏角平均(2.20±2.88)º;其中对侧穿刺组,又根据中线移位程度,分为3组:中线移位0~4.9 mm组8例,最小内偏角平均(-3.04±2.66)º,最大内偏角平均(9.29±1.10)º;最佳内偏角平均(5.58±1.81)º;中线移位5~9.9 mm组17例,最小内偏角平均(-6.31±3.32)º,最大内偏角平均(6.43±1.60)º,最佳内偏角平均(2.89±2.20)º。中线移位≥10 mm组20例,最小内偏角平均(-8.74±3.75)º;最大内偏角平均(3.00±2.92)º;最佳内偏角平均(0.28±2.19)º(详细见表 1)
| 组别 | 最小内偏角 | 最大内偏角 | 最佳内偏角 |
| 同侧穿刺组(3例) | -3.13±1.21 | 11.2±1.59 | 3.43±1.50 |
| 对侧穿刺组(45例) | -6.80±3.95 | 5.41±3.26 | 2.20±2.88 |
| MLS 0~4.9 mm组(8例) | -3.04±2.66 | 9.29±1.10 | 5.58±1.81 |
| MLS 5~9.9 mm组(17例) | -6.31±3.32 | 6.43±1.60 | 2.89±2.20 |
| MLS ≥10 mm组(20例) | -8.74±3.75 | 3.00±2.92 | 0.28±2.19 |
实际穿刺和术后随访情况:共穿刺48例,实际对侧穿刺组穿刺45例,同侧穿刺组穿刺3例。置管成功率100%;一次性置管成功率87%(42/48),2次置管成功6例,平均穿刺1.13次/例。穿刺后复查CT分析管头位置:在目标侧脑室(1级)40例(83.33%),三脑室(2级)2例(4.17%),对侧侧脑室6例(2级)(12.5%),管头位置良好率(1+2级)为87.5%(42/48)。实际穿刺内偏角(穿刺引流管所在方向线与正中矢状线形成的的角度)为-2°~5°,平均(0± 0.3)°。穿刺置管深度7.0~8 cm,(7.3 ± 0.3)cm。穿刺道周围出血发生率为2例(1.3%),出血均为少量,无特殊处理一周后吸收消失。经过6个月随访,共存活34例,存活率70.83%(34/48),存活患者的癫痫1例(2.94%)(1/34)。
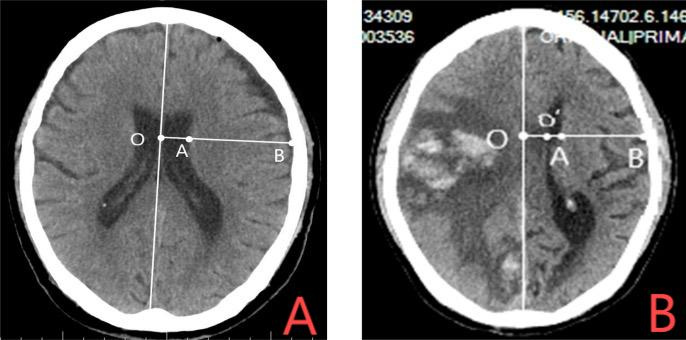
2.2 典型案例分析案例1 大面积脑梗死取栓术后梗死区内出血患者,男,77岁,因“左侧肢体无力1 h”入院。取栓术后发生出血,中线结构移位达10 mm,给予定向置管血肿清除+侧脑室置管颅内压监测和外引流。半年后随访独立行走mRS=3分; 前额部留有切口疤痕(图 3)。
|
| 注:男,77y。既往高血压、房颤,利伐沙班口服。因“左侧肢体无力1 h”入院,入院后急诊CTA示右侧大脑中动脉局部闭塞;CTP示:CBF < 30%volume:0 mL;Tmax > 6.0 s volume:224 mL(见图3A)。入院后取栓治疗,血流恢复良好,术后发生出血,出血量达80 mL(图3B)。取栓后第2天,中线结构显著移位达12 mm(见图3C),给予定向置管血肿清除+侧脑室置管颅内压监测和外引流。术后第3天CT见大面积脑梗死,梗死区内血肿减少,约20 mL,中线移位恢复正常(见图3D),考虑残余血肿位于梗死核心区,对于周围正常组织及全脑颅内压影响较小,决定拔除血肿引流管。术后第6天复查CT,血肿引流管已拔除,考虑颅内压完全可控,占位效应基本消除(见图3E),给予拟拔除侧脑室引流管。术后1月复查CT, 见血肿完全吸收,占位效应消失(见图3F)。半年后随访独立行走mRS=3分(见图3G); 前额部留有切口疤痕(图3H) 图 3 大面积脑梗死取栓术后梗死区内出血患者 Fig 3 A patient with LHI accompanied by hemorrhage in the infarcted area after thrombectomy |
|
|
案例2 大面积脑梗死取栓术后伴恶性脑水肿患者,男,75岁,因“被发现意识不清3 h余”入院。取栓术后恶性脑水肿形成,给予梗死对侧脑室置管颅内压监测+外引流。术后11d,中线复位,脑室复张,转康复科康复(图 4)。
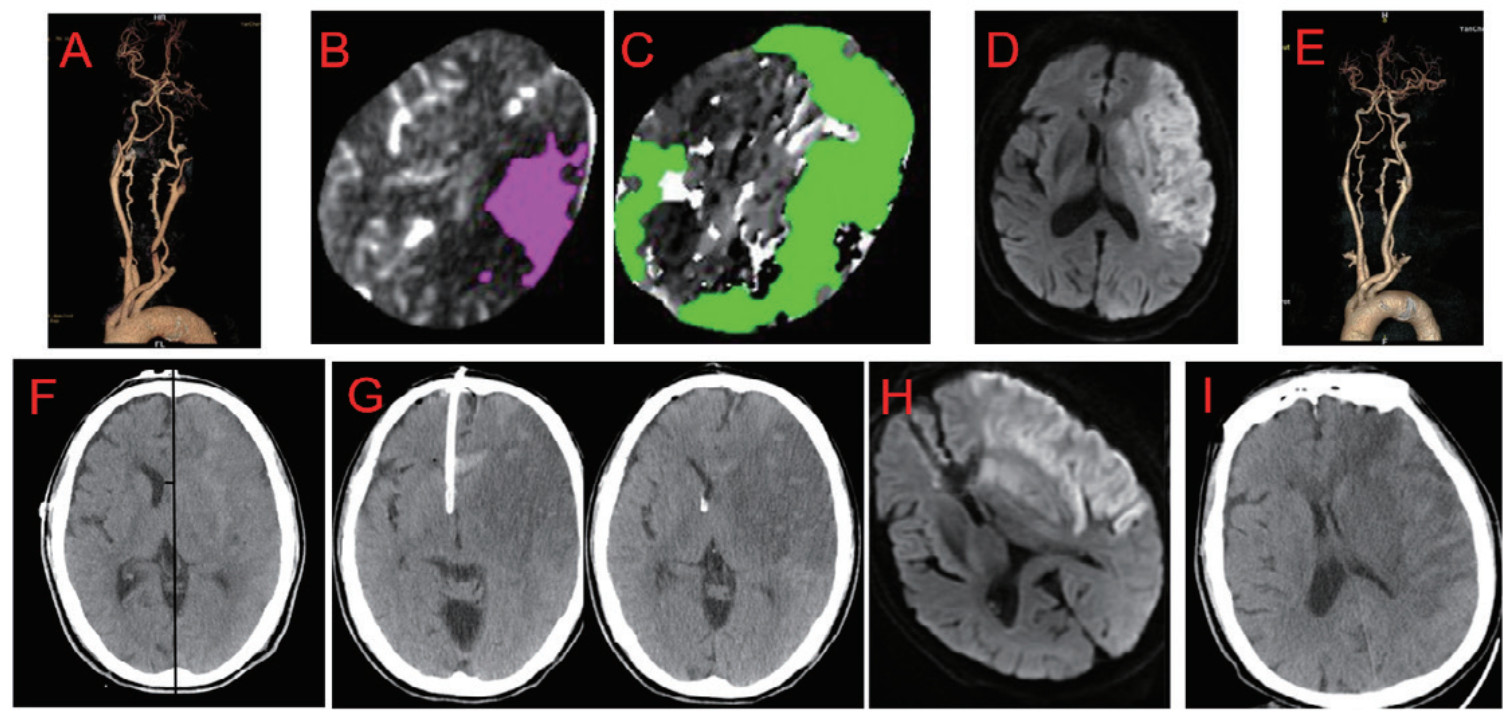
|
| 注:男,75y。既往高血压病史,被发现意识不清3 h余。急诊头颈CTA示左侧颈内动脉闭塞(见图4A);脑灌注示:CBF < 30% volume:63 mL(见图4B);Tmax > 6.0 s volume:605 mL(见图4C)。行取栓手术治疗,成功再通,术后当天MRI提示大面积脑梗死,梗死区超过大脑中动脉供血区的2/3(见图4D),取栓后复查CTA示闭塞血管再通(见图4E)。取栓后第2 d, 患者持续昏迷,复查CT示同侧脑室压闭,中线移位7 mm,提示恶性脑水肿形成,术前测量最佳内偏角0º或稍偏内(见图4F),给予梗死对侧脑室置管颅内压监测+外引流(见图4G)。术后4 d复查MRI示占位效应未加重(见图4H)。术后11 d,中线复位,脑室复张(图4I),转康复科康复 图 4 大面积脑梗死取栓术后伴恶性脑水肿患者 Fig 4 A patient with LHI accompanied by malignant brain edema after thrombectomy |
|
|
临床有多种侧脑室穿刺方法,其中传统侧脑室前角穿刺法,通过KORCH点(冠状缝前2.5 cm,正中矢状面线旁开2.5~3.5 cm[23])沿着正中矢状面平行或瞄准两外耳道连线中点进行穿刺,这也是侧脑室穿刺的经典方法[24-26],但是该穿刺法对于侧脑室扩大、病情相对缓和的患者相对简单,但其精确性仍有待提高,报道该穿刺法有较高的穿刺失败率或者反复穿刺的情况,平均置管次数超过2次,引流管头能到达目标侧脑室前角约40%~50%,其中EVANS指数 < 0.3的狭小脑室管头不在目标侧脑室竟不到35%,仍有超过20%病例在非脑室系统中,研究者也认为传统徒手侧脑室穿刺放置脑室外引流管准确性不够,很可能会导致引流功能障碍[12, 27-29]。大面积脑梗死等神经急重病例侧脑室常常狭小、变形、移位,对传统侧脑室前角穿刺提出了更高的挑战,反复穿刺不但增加脑组织损伤、脑出血、颅内感染及远期癫痫的发生率,而且因置管失败影响了神经急重症的救治。因此需要探讨一种更加精准、安全、简单、快捷,适合基层医院开展的穿刺方法。本研究初步显示新侧脑室前角穿刺在大面积脑梗死患者中,具有很好的精准性和安全性。
该新型侧脑室前角穿刺的精准性远高于传统穿刺法。尽管本组病例侧脑室狭小,无脑室扩张病例,平均改良单尾指数为0.11±0.03,但新穿刺法成功率100%,一次穿刺置管成功率为87%,达到目标侧脑室前角达到85%等反映精准性指标均远高于传统侧脑室穿刺法。新型穿刺法精准性有其内在的解剖学原理和依据,主要如下:
第一、研究发现新穿刺法的穿刺深度值基本固定不变,一般在5~8 cm范围之间,而最佳深度总在7.0~7.5 cm,变异度很小,这是因为最佳的的穿刺靶点位于穿刺颅表点和Monro孔连线上,并在Monro孔前0.5 cm处,而穿刺颅表点至Monro孔的深度约8 cm,是基本恒定的。在LHI病例中,由于是大脑中动脉分布区为主梗死,其水肿效应的结果是以Monro孔和中线结构侧方移位为特征,Monro孔在前后的深度影响很小,本研究组的实际置管深度7~8 cm也验证了这一点。因此,穿刺最佳深度基本固定在7~7.5 cm,避免操作中反复回前后尝试带来的副损伤。
第二、新穿刺方法的穿刺的方向和穿刺内偏角较传统穿刺法相对固定,内偏角接近0°,基本在旁正中矢状面上,向前瞄准同侧内眦即可,内眦约正中矢状线旁开1.3~1.5 cm处,该穿刺方向符合穿刺者的视觉心理习惯。本研究对本组LHI病例术前规划分析也发现,如果中线结构移位0~4.9 mm,梗死对侧脑室前角穿刺的最佳内偏角范围为-3°~10°;移位5~9.9 mm组,内偏角范围-6°~6°;≥10 mm组内偏角-8°~3°,故不论中线移位如何,最佳内偏角接近0°。而采用传统侧脑室穿刺,以中国正常人群CT数据研究分析为例,有研究报道在正中矢状线旁开2.5 cm时,内偏角约在7°~17°范围[30],这样的内偏角度范围,不符合人的视觉心理习惯,需要反复练习才有可能掌握,当颅表穿刺点在2.5~3.5 cm范围的变化中,穿刺内偏角度范围也存在发生显著的变化,进一步增加了穿刺的难度。另外新型侧脑室穿刺法,在上偏角方面,只要在穿刺横断面上或者在上偏角0°~10°范围内均可命中侧脑室前角,而穿刺横断面与OM线平行,通过摆放头位的适当调整,可确保穿刺方向与地面垂直,也符合人的视觉心理习惯,而传统穿刺法方向所在穿刺横断面与OM线夹角(即上偏角)约70°,穿刺方向与地面约呈20°,这不符合人的视觉心理习惯,因此徒手钻孔时相较新穿刺法瞄准困难,操作费力。
第三、新穿刺法操作空间大,容易穿刺成功。新穿刺法穿刺方向基本沿着侧脑室长轴进行,穿刺的前后深度5~8 cm,上下空间在OM线上4~7 cm。管子方向与侧脑室长轴基本一致,由于同轴关系及软管特性,管子很容易滑入阻力小的侧脑室里面。而传统穿刺法管子方向与侧脑室长轴基本垂直,操作空间小。
第四、新型侧脑室穿刺法的内偏角和穿刺参数,可在标准CT片上直接获得和精准测量;而传统侧脑室穿刺,虽然可以在标准CT片上间接推算,但较为繁琐和不够准确。穿刺后新型穿刺法还可通过术后CT加以验证和二次微调置管方向,更便于经验总结,缩短操作者的学习曲线。
另外,预先钻好的骨孔方向很大程度已经决定了置管的方向,新型穿刺法的穿刺点约在眉弓上3 cm,中线旁开1.5 cm处,此处骨面平坦,徒手穿孔时容易控制骨孔的方向;而传统穿刺法在发际后中线旁开2.5~3.5 cm处,骨面呈圆弧形,钻孔方向与骨面切线不垂直时,徒手穿孔的骨孔方向不容易控制,因骨孔的方向很大程度上决定了置管方向,故进而影响以后的置管方向。
本研究发现新型侧脑室穿刺在LHI病例中有很好的安全性。穿刺道损伤和出血发生率和远期癫痫发生率均显著低于传统穿刺法,推测其机制如下:第一、为提高手术的精准性,新穿刺方法的颅表穿刺点,从传统侧脑室穿刺法的正中矢状面旁开2.5~3.5 cm,向内移至1.5 cm处,这样做否损伤上矢状窦是最大的安全担心。但通过DSA测量新型侧脑室模拟穿刺路径附近上矢状窦的宽度300例,结果显示新型穿刺法的模拟穿刺路径的上矢状窦的最大宽度均小于5 mm,因此新穿刺法不会损伤到邻近的上矢状窦。笔者对实际侧脑室穿刺的病例中通过增强CTV和CTA来分析侧脑室引流管和临近上矢状窦的关系也发现该穿刺路径与上矢状窦有较远的距离;也远离大脑前动脉和大脑中动脉主干,为二者的相对分水岭区,血管相对缺乏稀疏[15]。第二,新穿刺法的穿刺路径经过额极,是相对的脑功能哑区,穿刺路径无内囊、下丘脑、脑干等重要神经结构。而传统穿刺法的穿刺路径与OM线的夹角约为70º,穿刺路径相邻下丘脑和脑干,有文献报道因穿刺过深而误穿脑干的病例[13]。第三,本研究采用的是孙树杰方体定向原理指导下的专用钻颅器械(大连七颗星)穿刺,颅骨钻孔成功后插入锁孔器有效的防止板障出血,在置入软管前,预先用直径三级大小的光滑子弹头设计的泥鳅探棒从小到大逐级扩张建立预通道,通过预通道定向置入软管,最大程度的减少了置管过程中引流管的头部侧孔对脑血管和神经纤维的切割作用。最后由于该穿刺法具有很高的精准性,本研究一次性置管成功率高达90%,减少了因反复穿刺带来的管道周围损伤和穿刺道出血,进而降低远期癫痫的发生率。本组研究病例发生穿刺道周围少量出血为2例(1.3%),远低于传统穿刺法5%~18%[12-14],远期癫痫发生1例(2.94%),也估计与穿刺无关,而与梗死本身有关。另外新型侧脑室法穿刺方向垂直地面,容易操作,在危急时刻,可不理发,直接经额穿刺,便于快捷抢救,不担心毛发污染。
LHI病例侧脑室置管和颅内压监测,本研究主要选择梗死对侧的侧脑室穿刺置管,这是否会增加中线结构的移位和诱发脑疝的风险,本研究并未发现这一现象。查阅相关研究,目前LHI的侧脑室置管和颅内压监测的监测探头均是置于对侧脑室[31-32]。其主要原因:第一、在LHI病例中同侧侧脑室随着脑水肿高峰的到来常呈现压闭状态,不但置管困难而且不能发挥外引流紧急控制颅内压的作用。第二、对侧置管,主要目的是为了监测颅内压,指导脱水剂的使用和了解颅内可能的病情变化,如脑组织的顺应性,出血转化等,在不作为引流目的时不会增加中线的移位。第三、在颅内压过高如脑脊液充分且脑脊液循环通畅时,间断释放脑脊液,缓解颅高压危象。这种根据需要的间断、短暂、缓慢、少量的释放脑脊液的方式,由于脑脊液的循环作用,左右侧半球瞬时的微小压力差变化,将会很快恢复压力平衡,因此一般不会造成中线结构移位的加重。通常情况下中线结构移位可以预测钩回疝的形成,其背后的本质是间接反映颅内压的代偿空间的丢失和幕上下的压力差的变化。但本研究在颅内压过高的情况下,以缓解颅高压危象为目的,临时短暂缓慢少量释放的幕上的脑脊液,直接的瞬时效应是降低幕上的压力和幕上下的分压差,理论上有利于防治钩回疝的形成;从长时和整体效应看,是减少整体的脑脊液,增加颅内压代偿空间,改善脑灌注压,减轻代谢性损伤及其继发的脑水肿,为病因治疗创造条件。
本研究缺陷:第一、由于新型穿刺法是经额发际前穿刺可影响美观,是新穿刺法的主要缺陷(见图 3H),但皮肤切口小于5 mm,如果操作时皮肤切开沿皮纹横切口,拔管后采用美容缝合线缝合,大多患者半年后无明显切口疤痕,当然在操作前需要向家属详细告知该缺陷,大多数患者和家属尤其是急重症患者常能接受。第二、还需要进一步采用尸体解剖和现代神经成像等技术验证新穿刺法穿刺路径对从头皮血管、额窦、上矢状窦、额极功能区、脑白质纤维等结构的影响,以进一步验证该穿刺方法的安全性的解剖学机制。第三、本研究为回顾性的病例系列报道,不排除选择性的偏倚,因此还需要临床进行新型穿刺法与传统穿刺法的临床对照研究或真实世界的研究。最后,LHI行侧脑室穿刺颅内压监测和侧脑室外引流临时性控制颅内压的临床价值,有较多的应用研究[3, 33-35],但目前仍有争议[1-3, 10, 36],究其原因主要为:第一、不进行手术干预,单纯作侧脑室穿刺不能解决恶性脑水肿,第二、运用ICP监测预测MMI并不敏感,可能延迟于瞳孔和意识的改变[37]。但是在LHI行DHC的病例中仍有重要价值,指南作出明确推荐[1-3, 10, 38],在抽吸坏死脑组织病例采用侧脑室置管的研究较少[8, 17, 39],需进一步研究。另外大核心梗死急性再通患者,因恢复了缺血区的有效血流灌注,减轻缺血损伤,限制了梗死面积,降低了水肿的同步化趋势程度,改变了恶性水肿的爆发性发展模式,因此有可能使部分本需要DHC的患者可能从侧脑室置管引流联合颅内压监测指导下的最佳内科保守治疗及亚低温治疗中获益,本研究纳入这样的病例(如图 4),但其机制仍处于理论假设阶段,尚需要进一步研究。因此在LHI的实际临床运用中需要充分考虑侧脑室穿侧的适应证和伦理要求。
新穿刺法在大面积脑梗死困难侧脑室前角穿刺病例中具有较高的精准性和安全性,其安全性和精准性有内在的解剖学基础作为依据,但还需要临床对照研究比较新型穿刺法和传统穿刺法,以进一步验证新穿刺法的安全性和精准性。
利益冲突 所有作者声明无利益冲突
作者贡献声明 陈茂刚、张洪钿:研究设计、指导、论文修改和撰写;张茜:论文撰写、投稿;陈致远、郑爱东:数据收集及整理;吴航:统计学分析;王澍:技术支持;孙树杰、骆锦标、邓义军:对文章的知识性内容作批评性审阅
| [1] | 中华医学会神经病学分会神经重症协作组. 大脑半球大面积梗死监护与治疗中国专家共识[J]. 中华医学杂志, 2017, 97(9): 645-652. DOI:10.3760/cma.j.issn.0376-2491.2017.09.003 |
| [2] | 吴思缈, 吴波, 郭富强, 等. 重症脑梗死优化诊治方案及流程建议草案[J]. 华西医学, 2019, 34(10): 1096-1108. DOI:10.7507/1002-0179.201909161 |
| [3] | Bart van der Worp H, Hofmeijer J, Jüttler E, et al. European Stroke Organisation (ESO) guidelines on the management of space-occupying brain infarction[J]. Eur Stroke J, 2021, 6(2): XC-CX. DOI:10.1177/23969873211014112 |
| [4] | Wang WZ, Jiang B, Sun HX, et al. Prevalence, incidence, and mortality of stroke in China: results from a nationwide population-based survey of 480 687 adults[J]. Circulation, 2017, 135(8): 759-771. DOI:10.1161/CIRCULATIONAHA.116.025250 |
| [5] | Park J, Goh DH, Sung JK, et al. Timely assessment of infarct volume and brain atrophy in acute hemispheric infarction for early surgical decompression: strict cutoff criteria with high specificity[J]. Acta Neurochir (Wien), 2012, 154(1): 79-85. DOI:10.1007/s00701-011-1178-z |
| [6] | 中华医学会神经病学分会神经重症协作组, 中国医师协会神经内科医师分会神经重症专业委员会. 难治性颅内压增高的监测与治疗中国专家共识[J]. 中华医学杂志, 2018, 98(45): 3643-3652. DOI:10.3760/cma.j.issn.0376-2491.2018.45.004 |
| [7] | 张明, 葛继晖, 栗艳茹, 等. 颅内压监测联合目标温度管理在急性前循环缺血性脑卒中的临床应用价值[J]. 中华神经医学杂志, 2023(8): 772-779. DOI:10.3760/cma.j.cn115354-20230307-00125 |
| [8] | Chen MG, Yu WS, Sun SJ, et al. Stereotactic aspiration of necrotic brain tissue for treating malignant middle cerebral artery infarction: a report of 13 consecutive cases[J]. World Neurosurg, 2019, 124: 435-444. DOI:10.1016/j.wneu.2018.10.190 |
| [9] | Hernández-Durán S, Meinen L, Rohde V, et al. Invasive monitoring of intracranial pressure after decompressive craniectomy in malignant stroke[J]. Stroke, 2021, 52(2): 707-711. DOI:10.1161/STROKEAHA.120.032390 |
| [10] | 中华医学会神经外科学分会, 国家卫健委脑卒中筛查与防治工程委员会, 海峡两岸医药卫生交流协会神经外科分会缺血性脑血管病学组. 大面积脑梗死外科治疗指南[J]. 中华医学杂志, 2021, 101(45): 3700-3711. DOI:10.3760/cma.j.cn112137-20210729-01687 |
| [11] | Jung JW, Kang I, Park J, et al. Intracranial pressure trends and clinical outcomes after decompressive hemicraniectomy in malignant middle cerebral artery infarction[J]. Ann Intensive Care, 2024, 14(1): 176. DOI:10.1186/s13613-024-01412-0 |
| [12] | Huyette DR, Turnbow BJ, Kaufman C, et al. Accuracy of the freehand pass technique for ventriculostomy catheter placement: retrospective assessment using computed tomography scans[J]. J Neurosurg, 2008, 108(1): 88-91. DOI:10.3171/JNS/2008/108/01/0088 |
| [13] | Kakarla UK, Kim LJ, Chang SW, et al. Safety and accuracy of bedside external ventricular drain placement[J]. Neurosurgery, 2008, 63(1 Suppl 1): ONS162-6; discussionONS166-7. DOI:10.1227/01.neu.0000335031.23521.d0 |
| [14] | Maher Hulou M, Maglinger B, McLouth CJ, et al. Freehand frontal external ventricular drain (EVD) placement: Accuracy and complications[J]. J Clin Neurosci, 2022, 97: 7-11. DOI:10.1016/j.jocn.2021.12.036 |
| [15] | 董成龙, 符益刚, 曹玉福, 等. 方体定向原理指导下经额侧脑室前角穿刺精准性和安全性初步探讨[J]. 医学研究杂志, 2020, 49(6): 129-132. DOI:10.11969/j.issn.1673-548X.2020.06.028 |
| [16] | Jüttler E, Unterberg A, Woitzik J, et al. Hemicraniectomy in older patients with extensive middle-cerebral-artery stroke[J]. N Engl J Med, 2014, 370(12): 1091-1100. DOI:10.1056/NEJMoa1311367 |
| [17] | 陈泉, 张茜, 孙振杰, 等. 抽吸治疗老年恶性大脑中动脉梗死的效果[J]. 中华急诊医学杂志, 2024, 33(12): 1710-1719. DOI:10.3760/cma.j.issn.1671-0282.2024.12.008 |
| [18] | Greenberg SM, Ziai WC, Cordonnier C, et al. 2022 guideline for the management of patients with spontaneous intracerebral hemorrhage: a guideline from the American heart association/American stroke association[J]. Stroke, 2022, 53(7): e282-e361. DOI:10.1161/STR.0000000000000407 |
| [19] | 于文素, 陈茂刚, 孙树杰, 等. 导管抽吸坏死脑组织加侧脑室置管引流治疗恶性大脑中动脉梗死[J]. 实用医学杂志, 2019, 35(15) 2509-2511, 2516. DOI:10.3969/j.issn.1006-5725.2019.15.034 |
| [20] | Hasan D, Vermeulen M, Wijdicks EF, et al. Management problems in acute Hydrocephalus after subarachnoid hemorrhage[J]. Stroke, 1989, 20(6): 747-753. DOI:10.1161/01.str.20.6.747 |
| [21] | Pu J, Zhao YL, Gu YX, et al. Chinese expert consensus on the management of aneurysmal subarachnoid hemorrhage-related Hydrocephalus[J]. Chin Neurosurg J, 2023, 9(1): 7. DOI:10.1186/s41016-022-00314-z |
| [22] | van Gijn J, Hijdra A, Wijdicks EF, et al. Acute Hydrocephalus after aneurysmal subarachnoid hemorrhage[J]. J Neurosurg, 1985, 63(3): 355-362. DOI:10.3171/jns.1985.63.3.0355 |
| [23] | Abdoh MG, Bekaert O, Hodel J, et al. Accuracy of external ventricular drainage catheter placement[J]. Acta Neurochir (Wien), 2012, 154(1): 153-159. DOI:10.1007/s00701-011-1136-9 |
| [24] | 韩树生, 冯斌, 刘福增. 微创穿刺针行侧脑室穿刺引流术148例分析[J]. 中国误诊学杂志, 2007, 2(20): 4928. DOI:10.3969/j.issn.1009-6647.2007.20.224 |
| [25] | 王满, 胡亚兰, 王捷, 等. 侧脑室额角穿刺方法改进介绍[J]. 中国全科医学, 2009, 12(17): 1635. DOI:10.3969/j.issn.1007-9572.2009.17.028 |
| [26] | 刘宇清, 黄绳跃, 何炳蔚, 等. 基于计算机三维重建技术的改良侧脑室额角穿刺术研究[J]. 福建医科大学学报, 2017, 51(1): 68-70. |
| [27] | Wan KR, Toy JA, Wolfe R, et al. Factors affecting the accuracy of ventricular catheter placement[J]. J Clin Neurosci, 2011, 18(4): 485-488. DOI:10.1016/j.jocn.2010.06.018 |
| [28] | 卢家璋, 包陆君, 谢才兰, 等. 红外线水平定位仪引导在侧脑室额角穿刺术中的应用价值[J]. 齐齐哈尔医学院学报, 2013, 34(12): 1727-1730. DOI:10.3969/j.issn.1002-1256.2013.12.007 |
| [29] | Toma AK, Camp S, Watkins LD, et al. External ventricular drain insertion accuracy: is there a need for change in practice?[J]. Neurosurgery, 2009, 65(6): 1197-1200;discussion 1200-1201. DOI:10.1227/01.NEU.0000356973.39913.0B |
| [30] | 李炜, 江荣才, 张杰, 等. 三维CT重建正常人侧脑室额角穿刺平面并测量侧脑室额角穿刺相关参数[J]. 中华神经医学杂志, 2016, 15(2): 155-158. DOI:10.3760/cma.j.issn.1671-8925.2016.02.009 |
| [31] | Funchal BF, Alves MM, Suriano ÍC, et al. Intracranial pressure following decompressive hemicraniectomy for malignant cerebral infarction: clinical and treatment correlations[J]. Arq Neuropsiquiatr, 2018, 76(12): 812-815. DOI:10.1590/0004-282X20180132 |
| [32] | Aladro Y, Muñoz-Fernández C, Alemany-Rodríguez MJ, et al. External ventricular drainage in complete infarction of the medial cerebral artery[J]. Rev Neurol, 2003, 36(6): 526-529. |
| [33] | Steiner LA, Andrews PD. Monitoring the injured brain: ICP and CBF[J]. Br J Anaesth, 2006, 97(1): 26-38. DOI:10.1093/bja/ael110 |
| [34] | Schwab S, Aschoff A, Spranger M, et al. The value of intracranial pressure monitoring in acute hemispheric stroke[J]. Neurology, 1996, 47(2): 393-398. DOI:10.1212/wnl.47.2.393 |
| [35] | Hacke W, Schwab S, Horn M, et al. 'Malignant' middle cerebral artery territory infarction: clinical course and prognostic signs[J]. Arch Neurol, 1996, 53(4): 309-315. DOI:10.1001/archneur.1996.00550040037012 |
| [36] | Bardutzky J, Schwab S. Antiedema therapy in ischemic stroke[J]. Stroke, 2007, 38(11): 3084-3094. DOI:10.1161/STROKEAHA.107.490193 |
| [37] | Poca MA, Benejam B, Sahuquillo J, et al. Monitoring intracranial pressure in patients with malignant middle cerebral artery infarction: is it useful?[J]. J Neurosurg, 2010, 112(3): 648-657. DOI:10.3171/2009.7.JNS081677 |
| [38] | 刘丽萍, 周宏宇, 段婉莹, 等. 中国脑血管病临床管理指南(第2版)(节选): 第4章缺血性脑血管病临床管理推荐意见[J]. 中国卒中杂志, 2023, 18(8): 910-933. DOI:10.3969/j.issn.1673-5765.2023.08.009 |
| [39] | 徐杭, 董成龙, 骆锦标, 等. 微创抽吸联合侧脑室引流治疗老年恶性大脑中动脉梗死患者的对照研究[J]. 神经疾病与精神卫生, 2021, 21(11) 794-799, 837. DOI:10.3969/j.issn.1009-6574.2021.11.007 |
 2025, Vol. 34
2025, Vol. 34