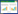2. 南京大学医学院附属鼓楼医院急诊科, 南京 210008
急性中毒是指各种化学性或生物性毒物短时间内经由皮肤粘膜、呼吸道或消化道进入机体导致多器官、多系统受损,具有起病急、病情变化快、临床症状复杂、病死率高等特点[1-2]。据统计,全球每年意外中毒人数约有350万至500万,其中重症患者300万人,约有2万多人死亡[3];另有因自杀中毒而死亡的约80万人,占全球死亡人数1.34%[4]。在美国每年有近200万人因中毒来院就诊,其中未成年患者超过半数[5]。在我国系统数据缺乏,但现有研究数据表明急性中毒病例占急诊总病例的2.7%~3.6%,基层医院则高达20%,且有逐年上升的趋势,病死率居高不下[1]。近年来,机器学习广泛应用在医疗和公共卫生的各个领域,凭借其强大的理解学习和模型推理与生成能力,已在疾病预防、筛查和诊断,以及患者精准治疗和临床转归预测中扮演着重要的角色[6]。为此,本文复习了机器学习在急性中毒的早期预警、毒物鉴别、患者临床诊疗及预后预测等方面应用的文献,探讨其在急性中毒患者临床管理中的作用,为临床救治提供参考。
1 机器学习及常见模型机器学习是人工智能重要的研究方向之一,其通过对大量数据的学习和训练,优化执行任务方式,并在不断分析和处理新数据的过程中提高模型性能[7]。在医疗领域,机器学习可对患者信息进行收集和分析,在数据处理和特征筛选的基础上构建各种模型,并持续对其进行训练、验证、评估和优化,提高其疾病预测的效能,辅助个体化方案制定,提高患者的临床疗效(图 1)[8]。与传统模型相比较,机器学习能更灵活地处理高维、非结构化的复杂数据,现已广泛应用于疾病高危人群的早期预警、风险分层及临床转归预测等任务[9]。常见机器学习算法包括神经网络(neural networks, NN)、逻辑回归(logistic regression, LR)、支持向量机(support vector machine, SVM)、决策树(Decision tree, DT)、梯度提升算法(gradient boosting, GB)、k近邻算法(K-nearest neighbors, KNN)、朴素贝叶斯(naive Bayes, NB)和随机森林(random forests, RF)等。

|
| 图 1 机器学习模型构建流程图 |
|
|
随着经济文化发展,人们的生活方式及心理压力的变化使急性中毒事件的社会性风险因素日益突出。精神心理问题、经济压力以及社会管理疏忽等非医疗因素,已成为中毒事件发生与发展的重要影响因素[10-11],为提升急性中毒的公共卫生管理与预防水平,机器学习模型被引入用于识别社会性风险因素并辅助干预策略制定。伊朗学者基于中毒住院患者数据构建梯度提升树(gradient boosting trees, GBT)等四种模型,其中GBT在区分故意与意外中毒方面表现最优(AUC=0.967),研究结果还提示患者中毒途径、居住地及心率是预测故意中毒发生的主因,而高龄、职业类型、苯二氮卓类药物使用及血肌酐水平则与意外中毒的发生高度相关,这为公共卫生机构高效管理中毒高危人群提供了理论依据[12]。同样,美国学者利用极端梯度提升(XGBoost)模型分析3 127个县区的社会脆性指标,结果发现非专科医疗机构中的人口密度、残疾人和少数族裔比例与药物中毒死亡率密切相关,这说明社会人群构成比和中毒不良预后相关,早期识别高风险区域并提高非专科医疗机构的中毒救治能力可降低药物滥用相关死亡风险[13]。此外,研究人员还对55万例电子健康记录数据进行分析,并比较传统机器学习与深度学习在评估阿片类药物过量风险方面的性能,他们发现RF模型预测敏感性最佳,而深度学习模型的预测精度更优,研究还指出临床事件信息中的呼吸频率、心率、镇静剂依赖等是提升预测效能的关键因素。因此,将临床数据库同机器学习模型相结合能够对阿片类药物过量的高危患者精准识别和早期干预[14]。需要注意的是,上述机器模型存在纳入人群代表性局限、纳入指标缺失数据处理不足、动态预测能力缺失(如政策调整、职业变动等)等不足,可能会导致其临床预测的效能降低。目前我国急性中毒事件中针对社会性风险因素的机器学习研究尚处于空白阶段,未来应充分整合国内多中心急性中毒的流行病学和临床数据,构建真实世界的预测大模型,实现临床中毒救治的被动经验预防向主动精准管理转变,优化医疗资源配置,提升急性中毒事件的早期识别能力,降低病死率。
3 机器学习在毒物鉴别诊断中运用临床上患者和(或)家属无法准确描述毒物特征,患者中毒后的临床表型多样性以及实验室检测手段缺乏和时效性不高,导致毒物鉴别成为困扰患者精准救治的瓶颈。而机器学习可以利用医疗机构电子病例系统中的数据,如病史、临床表现及体征、实验室检查结果等,构建高效预测模型并持续学习与更新,利于毒物早期鉴别和中毒患者精准管理(表 1)。众所周知,我国急性农药中毒病例中百草枯(PQ)中毒尤为凶险,但其中毒早期临床表现不典型,治疗时效性低,病死率高[15]。为此,国内学者基于气相色谱质谱联用技术(GC-MS)代谢组学数据,构建了多种机器学习模型用于PQ中毒患者的早期诊断,结果提示初步采用极限学习机(ELM)模型可获得91.6%的分类准确率[16];在ELM基础上,结合混沌增强灰狼优化算法(EGWO)构建GEE模型则进一步提升了PQ诊断效能(AUC=0.951)[17];而最终优化的ELM模型在PQ诊断中的敏感度和特异度分别高达100.0%和96.7%,并发现腺苷可作为PQ中毒潜在的代谢标志物[18]。需要指出的是,尽管上述预测模型表现出优秀的预测效能,但其本身的局限性,如单中心小样本、代谢组学费用昂贵、缺少经典预测指标比较等,或可影响模型的临床实用性。此外,研究人员还发现机器学习能够高效分诊蘑菇中毒危重患者,通过分析5所医院567例患者的临床数据,比较极端梯度提升(XGBoost)、RF、SVM和LR四种模型的评估性能,结果证实XGBoost的预测效能(AUC=0.90)显著优于其他模型和现有临床评分系统(HPOE6和TALK),并通过SHAP方法发现肝功能损伤对预测结果的贡献权重最大[19]。
| 作者/年份 | 实验设计 | 国家 | 毒物 | 例数 | 模型 | 精确率(%) | 准确率(%) | 敏感度(%) | F1 (%) | 特异度(%) | AUC |
| Hu等[16]/2015 | 单中心、回顾性 | 中国 | 百草枯 | 31 | ELM | 100 | 91.6 | 91.3 | NA | 91.8 | 0.916 |
| SVM | 87.5 | 86.6 | 88.0 | NA | 85.6 | 0.868 | |||||
| Zhao等[17]/2019 | 单中心、回顾性 | 中国 | 百草枯 | 31 | GEE | NA | 93.9 | 94.4 | NA | 95.8 | 0.951 |
| ELM | NA | 90.7 | 93.5 | NA | 86.1 | 0.899 | |||||
| KNN | NA | 88.1 | 95.5 | NA | 86.3 | 0.899 | |||||
| SVM | NA | 86.4 | 86.8 | NA | 91.3 | 0.891 | |||||
| BPNN | NA | 81.9 | 80.4 | NA | 81.1 | 0.808 | |||||
| RBFNN | NA | 90.4 | 92.0 | NA | 91.2 | 0.916 | |||||
| PNN | NA | 86.7 | 91.4 | NA | 84.2 | 0.878 | |||||
| Wen等[18]/2019 | 单中心、回顾性 | 中国 | 百草枯 | 52 | ELM | NA | 98.3 | 100 | NA | 96.7 | NA |
| Mehrpour等[20]/2022 | 多中心、回顾性 | 美国 | 对乙酰氨基酚、阿司匹林、苯二氮卓类药物、安非他酮、钙通道阻滞剂、苯海拉明、锂和磺酰脲类药物 | 201 031 | LR | 76.9 | 77.2 | 77.2 | 76.5 | 92.4 | NA |
| LightGBM | 78.2 | 78.6 | 78.6 | 78.1 | 92.9 | NA | |||||
| XGBoost | 78.0 | 78.3 | 78.3 | 77.8 | 92.9 | NA | |||||
| CatBoost | 78.2 | 78.8 | 78.9 | 78.1 | 92.9 | NA | |||||
| Liu等[19]/2023 | 多中心、回顾性 | 中国 | 毒蘑菇 | 567 | XGBoost | 49.0 | NA | 93.0 | 64.0 | 79.0 | 0.900 |
| RF | NA | NA | NA | NA | NA | 0.880 | |||||
| SVM | NA | NA | NA | NA | NA | 0.840 | |||||
| LR | NA | NA | NA | NA | NA | 0.800 | |||||
| 注:AUC为曲线下的面积,ELM为极限学习机,SVM为支持向量机,KNN为K近邻算法,BPNN为反向传播神经网络,RBFNN为径向基函数神经网络,PNN为概率神经网络,LR为逻辑回归,XGBoost为极限梯度提升算法,CatBoost为类别特征提升算法,LightGBM为轻量的梯度提升机,RF为随机森林,GEE为气相色谱-质谱联用技术、混沌增强的灰狼优化算法和极限学习机 | |||||||||||
目前机器学习模型多基于已知毒物种类的中毒患者临床数据进行二次分析。但在实际临床工作中,患者往往缺乏明确的毒物暴露史,其临床表现非特异,这使得机器学习能否辅助医师快速、准确鉴别毒物并指导个体化治疗成为临床医师关注的重点。为此,美国学者基于国家毒物数据系统中201 031例单一毒物中毒病例的临床信息,构建了四种机器学习模型:LR、轻量梯度提升机(LightGBM)、XGBoost和CatBoost,用于区分八类常见毒物(如对乙酰氨基酚、苯二氮䓬类药物、钙通道阻滞剂等)。结果提示模型总体准确率为77%~80%,特异度则高达92%,其中对磺酰脲类药物的鉴别效果最优[20],这种基于多中心大样本数据构建的预测模型,覆盖了临床常见毒物种类,为临床医师提供了高效的诊断工具。
值得注意的是,临床上不同毒物中毒可表现出相同的临床症状,如呕吐、腹痛、呼吸急促等,存在显著的非线性重叠,这就对传统机器学习模型在未知毒物种类鉴别中的运用提出挑战。为此,研究人员利用深度学习神经网络(基于PyTorch和Keras框架)进行建模分析。结果发现PyTorch模型和Keras模型在单药中毒毒物鉴别中表现优异,特异度分别高达97%和98%[21]。这说明深度神经网络非线性建模的预测能力,对复杂、非特异性临床表现的未知毒物中毒鉴别要优于传统机器学习方法,这为临床中毒患者的毒物鉴别提供了更高精度的辅助工具。
4 机器学习在中毒患者临床管理中的运用急性中毒患者往往由于毒物对多器官、多系统造成直接或间接损害,进而出现多器官功能不全甚至多器官功能衰竭,病死率高。近年来,机器学习等人工智能技术通过分析大量临床数据(如中毒量、临床表现、实验室指标以及毒物拮抗剂的使用等),为中毒严重程度评估、并发症风险预测以及个体化治疗方案的确定提供了高效工具。首先,在中毒严重程度预测方面,机器学习模型表现优于传统模式。Hosseini等[22]构建XGBoost、SVM、RF等5种模型用于评估有机磷中毒患者的严重程度,其中XGBoost预测效能最高(AUC=0.907),且显著优于传统评分系统[如急性生理与慢性健康评分(APACHE Ⅱ)、简化急性生理学评分(SAPS Ⅱ)],这为临床早期识别有机磷中毒危重患者提供了高效的预测工具。其次,机器学习在中毒并发症发生风险评估中亦表现出较高的预测效能。Behnoush等[23]比较了SVM、NB、人工神经网络(ANN)以及KNN模型在曲马多中毒致癫痫风险预测中的效能,结果提示NB模型效果最佳(AUC=0.71)。另一项预测一氧化碳中毒(CO)后并发迟发性神经精神后遗症(DNS)风险的研究中,国内学者证实合成少数过采样技术-随机森林(SMOTE-RF)模型的预测能力最为突出(AUC=0.89)。他们还使用SHAP算法明确了CO中毒并发DNS的高危因素为格拉斯哥昏迷量表评分、高压氧治疗等指标,从而提升了模型的可解释性与临床实用性[24]。最后,在中毒个体化治疗方面,研究人员使用XGBoost模型对阿片类药物中毒后纳洛酮给药策略进行探索,涉及输注时长(≤24 h或 > 24 h)与最佳维持剂量两个维度。结果发现模型在输注时长分类中的AUC为0.97、准确率为91.04%,而在最佳维持剂量预测中的决定系数(R2)为0.678,其预测效能均优于随机森林等其他算法。该研究尝试推动机器学习辅助临床中毒患者从“是否治疗”向“如何治疗”的转变,体现出机器学习在优化中毒个体化管理中的应用价值 [25]。
近年来,越来越多的研究探索利用机器学习模型评估急性中毒患者的临床转归,通过综合分析患者的临床指标、毒物特征及生理参数等信息,实现对患者死亡风险的预测。目前已有11项临床研究应用15种机器学习模型,涵盖药物、农药、有害气体及化学试剂等多种中毒类型,在不同中毒场景中筛选出高效的预测模型(表 2)。首先,在药物中毒方面,已有三项基于国家毒物数据库的大型回顾性研究显示,部分模型在特定药物中毒患者的预后评估中表现优异,其中,SVM模型对二甲双胍中毒预测的AUC高达0.98[26];XGBoost模型对美沙酮中毒预测的AUC为0.87,优于其他模型[27];而RF模型则对苯海拉明中毒预测能力最佳(AUC=0.91)[28]。此外,基于定量脑电图(qEEG)、SAPS Ⅱ评分及临床数据构建的Level 3机器学习模型,评估阿片类药物过量患者死亡风险的准确率和特异性分别为90.6%和96.0%,显著优于传统单一指标的预测效能[29]。其次,在农药中毒方面,已有临床研究证实RF模型能高效预测敌草快中毒患者的死亡风险(AUC=0.98)[30]。中国学者则利用血百草枯浓度(PQC)、血常规(BRT)、血气分析、及肝肾功能等常见临床指标,构建了多种高效的PQ中毒死亡风险预测模型。例如,SVM(PQC+BRT)模型预测准确率为85.2%[31],粒子群优化支持向量机(PSO-SVM)模型预测准确率为76%[32],灰狼优化算法优化极限学习机(GWO-ELM)模型预测准确为86.5%[33],而哈里斯鹰优化的极限梯度提升算法(HHO-XGBoost)的AUC为0.917,预测准确率为80%。与此同时,研究团队在HHO-XGBoost模型的基础上开发了可视化软件,通过输入临床指标,可直接得到PQ中毒患者的死亡风险,提升了模型临床实用性[34]。至此,上述学习模型通过简化结构并纳入重要临床指标,具有精度高和实用性强的特点,便于临床的推广运用。最后,有害气体及化学试剂中毒患者死亡风险预测:Rahimi等[35]发现梯度提升分类模型(GBC)预测甲醇中毒患者死亡风险的效能最佳(AUC=0.947),并筛选出年龄、甲醇摄入量以及呼吸症状等常见的预后影响因素,提高了模型的临床实用性。Rose团队[36]则利用深度学习方法纳入“意识状态改变、年龄和心脏并发症”三个核心变量,构建了Heart-Brain 346-7评分系统,其预测CO中毒患者死亡风险的效能(AUC=0.70;敏感度82%,特异度69%)显著优于传统方法。该系统为CO中毒患者的死亡率风险分层提供了简洁有效的工具,尤其适用于急诊快速分诊。需要注意的是,现有预测中毒患者死亡风险的模型仅纳入患者入院或住院某一时间点的“静态”数据,难以全面真实的反映患者病情变化的全过程[37]。因此,患者病情进展监测和预后评估方面可能存在动态预测能力不足的局限性,这需要在今后的研究中构建动态预测模型以提高预测模型的真实性、准确性及临床适用性。
| 作者/年份 | 实验设计 | 国家 | 毒物 | 死亡例数/总例数 | 模型 | 精确率(%) | 准确率(%) | 敏感度(%) | F1 (%) | 特异度(%) | AUC (%) |
| Mehrpour等[26]/2022 | 回顾性、多中心 | 美国 | 二甲双胍 | 未提供/2 878 | DT, average | 81.2 | 85.3 | 76.8 | 78.5 | 89.7 | 92 |
| SVM | 83.3 | 86.8 | 77.3 | 79.8 | 90.7 | 98 | |||||
| Mehrpour等[27]/2024 | 回顾性、多中心 | 美国 | 美沙酮 | 未提供/3 847 | LGBM | 77.8 | 75.2 | 72.7 | 73.9 | 86.5 | 86 |
| RF | 76.6 | 74.1 | 72.0 | 73.1 | 85.9 | 86 | |||||
| XGBoost | 77.2 | 75.1 | 73.1 | 74.0 | 86.5 | 87 | |||||
| LR | 75.6 | 74.5 | 72.6 | 73.4 | 86.3 | 84 | |||||
| Mehrpour等[28]/2023 | 回顾性、多中心 | 美国 | 苯海拉明 | 未提供/53 761 | LGBM | 75 | 74.8 | 74.8 | 74.8 | 87.4 | 91 |
| RF | 75.7 | 75 | 75 | 75.2 | 87.5 | 91 | |||||
| LR | 74.6 | 74 | 73.9 | 74.0 | 87.0 | 90 | |||||
| Sakhaee等[29]/2022 | 前瞻性、单中心 | 伊朗 | 阿片类药物 | 7/32 | SAPSⅡ | 60.0 | 84.4 | 85.7 | NA | 84.0 | NA |
| Level 1 (qEEG) | 60.0 | 81.2 | 42.9 | NA | 92.0 | NA | |||||
| Level 2 (qEEG+临床数据) | 60.0 | 81.2 | 42.9 | NA | 92.0 | NA | |||||
| Level 3 (qEEG+临床数据+SAPSⅡ) | 83.3 | 90.6 | 71.4 | NA | 96.0 | NA | |||||
| Li等[30]/2024 | 回顾性、多中心 | 中国 | 敌草快 | 100/201 | RF | 88 | 90 | 88 | 90 | 86 | 98 |
| SVM | 93 | 87 | 76 | 87 | 91 | 87 | |||||
| GBM | 89 | 87 | 82 | 87 | 88 | 94 | |||||
| LR | 100 | 85 | 65 | 82 | 100 | 91 | |||||
| Chen等[31]/2016 | 回顾性、单中心 | 中国 | 百草枯 | 38/79 | SVM(PQC) | NA | 82.7 | 66.7 | NA | 94.6 | 92.6 |
| SVM(BRT) | NA | 75.8 | 55.8 | NA | 94.1 | 80.5 | |||||
| SVM(PQC + BRT) | NA | 85.2 | 74.3 | NA | 95.1 | NA | |||||
| Hu等[32]/2017 | 回顾性、单中心 | 中国 | 百草枯 | 52/103 | PSO-SVM | NA | 76 | 63.4 | NA | 88.0 | NA |
| Grid-SVM | NA | 71.9 | 61.3 | NA | 80.7 | NA | |||||
| BPNN | NA | 69 | 73.3 | NA | 65.3 | NA | |||||
| KNN | NA | 72.2 | 62 | NA | 82.7 | NA | |||||
| Hu等[33]/2017 | 回顾性、单中心 | 中国 | 百草枯 | 52/103 | GWO-ELM | NA | 86.5 | 81.2 | NA | 90.5 | NA |
| ELM | NA | 81.45 | 80.70 | NA | 85.06 | NA | |||||
| Li等[34]/2024 | 回顾性、多中心 | 中国 | 百草枯 | 64/101 | LR | 66.7 | 65.0 | 83.3 | 74.1 | 37.5 | 60.4 |
| SVM | 66.7 | 60.0 | 66.7 | 66.7 | 50.0 | 65.6 | |||||
| XGBoot | 80.0 | 70.0 | 66.7 | 72.7 | 75.0 | 75.0 | |||||
| HHO-XGBoot | 100.0 | 80.0 | 66.7 | 80.0 | 100 | 91.7 | |||||
| Rahimi等[35]/2024 | 回顾性、单中心 | 伊朗 | 甲醇 | 90/897 | GBC | 86.5 | 86.7 | 86.5 | 86.5 | NA | 94.7 |
| LGBM | 86.4 | 86.3 | 86.3 | 86.3 | NA | 94.3 | |||||
| CatBoost | 87 | 87 | 86.9 | 86.9 | NA | 94.0 | |||||
| XGBoost | 87.6 | 87.4 | 87.4 | 87.4 | NA | 94.2 | |||||
| RF | 87.6 | 87.4 | 87.4 | 87.4 | NA | 94.2 | |||||
| Rose等[36]/2023 | 回顾性、单中心 | 美国 | 一氧化碳 | 57/1273 | Heart-Brain 346-7 Score | 9 | 69.4 | 82 | 16.1 | 69 | 70.0 |
| CCI | 10 | 83.3 | 39 | 16 | 85 | NA | |||||
| Firth LR | 17 | 80 | 82 | 28.2 | 80 | 81.0 | |||||
| 注:AUC为曲线下的面积,ELM为极限学习机,SVM为支持向量机,KNN为K近邻算法,BPNN为反向传播神经网络,RBFNN为径向基函数神经网络,PNN为概率神经网络,LR为逻辑回归,XGBoost为极限梯度提升算法,CatBoost为类别特征提升算法,LightGBM为轻量的梯度提升机,RF为随机森林,DT为决策树,SAPS Ⅱ为简化急性生理评分,qEEG为定量脑电,PSO-SVM为粒子群优化支持向量,Grid-SVM为网格搜索支持向量机,GWO-ELM为灰狼优化算法优化极限学习机,HHO-XGBoot为哈里斯鹰优化的极限梯度提升算法,GBC为梯度提升分类,CCI为查尔森合并症指数;NA为无数据 | |||||||||||
近年来,借助临床电子病例系统或大型毒理数据库开发的机器学习模型,已逐渐成为推动临床毒理学高质量发展的重要工具。此类模型通过整合大量中毒相关数据,如流行病学信息、毒物种类和特性、临床症状和体征、影像学资料及病理生理参数等,不断优化学习算法,为公共卫生管理者和临床医师提供决策支持,用于识别高危人群、辅助毒物鉴别、制定个体化治疗方案及评估预后风险等,从而降低急性中毒的发生率与病死率。尽管当前研究成果令人鼓舞,但机器学习模型在临床急性中毒领域的应用仍面临多重挑战。首先,模型性能高度依赖所使用数据的质量和数量[38],当前多数研究为单中心回顾性分析,样本量相对有限,数据源异质性较强,且缺乏外部验证,影响模型的临床推广运用;其次,多数模型结构复杂,临床医师难以直观的理解模型运行机理以及纳入变量对预测结果的贡献,这种“黑箱”属性限制了机器学习在临床运用中的可接受度[39]。因此,注重临床友好型模型的研发,如可视化交互界面的应用App软件等,提升使用便捷性与实用性[34]。此外,临床中毒症状往往高度重叠,即同一症状(如呕吐、腹泻、呼吸急促等)可由多种毒物引起,传统学习模型在处理此类临床表现重叠、特征非线性分布的数据时易出现过拟合问题,影响预测模型的泛化能力[40]。再者,多数现有模型仅纳入患者入院或住院某一时间点的“静态”数据,难以反映患者病情变化过程,因此缺乏对病情进展和预后的动态预测能力。最后,伦理隐私、医疗责任等相关法规问题同样亟待解决。
总之,随着大数据平台建立、信息共享、模型验证和优化、多学科合作以及伦理法规体系的完善,机器学习有望成为急性中毒管理的重要工具,通过构建早期预警、风险评估以及个体化救治体系,最终降低急性中毒的发生率和病死率。
利益冲突 所有作者声明无利益冲突
| [1] | 高艳霞, 孙同文. 中国急性中毒十年研究回顾与展望[J]. 中华急诊医学杂志, 2023, 32(3): 282-287. DOI:10.3760/cma.j.issn.1671-0282.2023.03.002 |
| [2] | 中国医师协会急诊医师分会, 中国毒理学会中毒与救治专业委员会. 急性中毒的诊断与治疗专家共识[J]. 中华卫生应急电子杂志, 2016, 2(6): 333-347. DOI:10.3877/cma.j.issn.2095-9133.2016.06.002 |
| [3] | Sabahi A, Asadi F, Shadnia S, et al. Minimum data set for a poisoning registry: a systematic review[J]. Iran J Pharm Res, 2021, 20(2): 473-485. DOI:10.22037/ijpr.2020.113869.14538 |
| [4] | Kaswa R. An approach to the management of acute poisoning in emergency settings[J]. S Afr Fam Pract, 2024, 66(1): 5841. DOI:10.4102/safp.v66i1.5841 |
| [5] | Gummin DD, Mowry JB, Beuhler MC, et al. 2023 annual report of the national poison data system® (NPDS) from America' s poison centers®: 41st annual report[J]. Clin Toxicol, 2024, 62(12): 793-1027. DOI:10.1080/15563650.2024.2412423 |
| [6] | Karako K, Tang W. Applications of and issues with machine learning in medicine: Bridging the gap with explainable AI[J]. Biosci Trends, 2025, 18(6): 497-504. DOI:10.5582/bst.2024.01342 |
| [7] | Adlung L, Cohen Y, Mor U, et al. Machine learning in clinical decision making[J]. Med, 2021, 2(6): 642-665. DOI:10.1016/j.medj.2021.04.006 |
| [8] | Haug CJ, Drazen JM. Artificial intelligence and machine learning in clinical medicine, 2023[J]. N Engl J Med, 2023, 388(13): 1201-1208. DOI:10.1056/NEJMra2302038 |
| [9] | Ley C, Martin RK, Pareek A, et al. Machine learning and conventional statistics: making sense of the differences[J]. Knee Surg Sports Traumatol Arthrosc, 2022, 30(3): 753-757. DOI:10.1007/s00167-022-06896-6 |
| [10] | 刘瑶, 王军, 韩玲, 等. 353例急性中毒住院患者流行病学分析[J]. 中华急诊医学杂志, 2015, 24(11): 1225-1226. DOI:10.3760/cma.j.issn.1671-0282.2015.11.008 |
| [11] | 蒋敏, 王军, 顾双双, 等. 老年与中青年急性重症中毒患者的临床特征及预后分析[J]. 中华危重病急救医学, 2018, 30(8): 790-794. DOI:10.3760/cma.j.issn.2095-4352.2018.08.015 |
| [12] | Veisani Y, Sayyadi H, Sahebi A, et al. Comparison of machine learning algorithms to predict intentional and unintentional poisoning risk factors[J]. Heliyon, 2023, 9(6): e17337. DOI:10.1016/j.heliyon.2023.e17337 |
| [13] | Tatar M, Faraji MR, Keyes K, et al. Social vulnerability predictors of drug poisoning mortality: a machine learning analysis in the United States[J]. Am J Addict, 2023, 32(6): 539-546. DOI:10.1111/ajad.13445 |
| [14] | Dong XY, Rashidian S, Wang Y, et al. Machine learning based opioid overdose prediction using electronic health records[J]. AMIA Annu Symp Proc, 2020, 2019: 389-398. |
| [15] | 中国医师协会急诊医师分会. 急性百草枯中毒诊治专家共识(2022)[J]. 中华急诊医学杂志, 2022, 31(11): 1435-1444. DOI:10.3760/cma.j.issn.1671-0282.2022.11.001 |
| [16] | Hu LF, Hong GL, Ma JS, et al. An efficient machine learning approach for diagnosis of paraquat-poisoned patients[J]. Comput Biol Med, 2015, 59: 116-124. DOI:10.1016/j.compbiomed.2015.02.003 |
| [17] | Zhao XH, Zhang X, Cai ZN, et al. Chaos enhanced grey wolf optimization wrapped ELM for diagnosis of paraquat-poisoned patients[J]. Comput Biol Chem, 2019, 78: 481-490. DOI:10.1016/j.compbiolchem.2018.11.017 |
| [18] | Wen CC, Lin FY, Huang BG, et al. Metabolomics analysis in acute paraquat poisoning patients based on UPLC-Q-TOF-MS and machine learning approach[J]. Chem Res Toxicol, 2019, 32(4): 629-637. DOI:10.1021/acs.chemrestox.8b00328 |
| [19] | Liu YX, Lyu XG, Yang B, et al. Early triage of critically ill adult patients with mushroom poisoning: machine learning approach[J]. JMIR Form Res, 2023, 7: e44666. DOI:10.2196/44666 |
| [20] | Mehrpour O, Hoyte C, Delva-Clark H, et al. Classification of acute poisoning exposures with machine learning models derived from the National Poison Data System[J]. Basic Clin Pharmacol Toxicol, 2022, 131(6): 566-574. DOI:10.1111/bcpt.13800 |
| [21] | Mehrpour O, Hoyte C, Al Masud A, et al. Deep learning neural network derivation and testing to distinguish acute poisonings[J]. Expert Opin Drug Metab Toxicol, 2023, 19(6): 367-380. DOI:10.1080/17425255.2023.2232724 |
| [22] | Hosseini SM, Rahimi M, Afrash MR, et al. Prediction of acute organophosphate poisoning severity using machine learning techniques[J]. Toxicology, 2023, 486: 153431. DOI:10.1016/j.tox.2023.153431 |
| [23] | Behnoush B, Bazmi E, Nazari SH, et al. Machine learning algorithms to predict seizure due to acute tramadol poisoning[J]. Hum Exp Toxicol, 2021, 40(8): 1225-1233. DOI:10.1177/0960327121991910 |
| [24] | Zhu YF, Mei TS, Xu DW, et al. Predicting delayed neurological sequelae in patients with carbon monoxide poisoning using machine learning models[J]. Clin Toxicol, 2025, 63(2): 102-111. DOI:10.1080/15563650.2024.2437113 |
| [25] | Ali Mohtarami S, Mostafazadeh B, Shadnia S, et al. Prediction of naloxone dose in opioids toxicity based on machine learning techniques (artificial intelligence)[J]. Daru, 2024, 32(2): 495-513. DOI:10.1007/s40199-024-00518-x |
| [26] | Mehrpour O, Saeedi F, Hoyte C, et al. Utility of support vector machine and decision tree to identify the prognosis of metformin poisoning in the United States: analysis of National Poisoning Data System[J]. BMC Pharmacol Toxicol, 2022, 23(1): 49. DOI:10.1186/s40360-022-00588-0 |
| [27] | Mehrpour O, Saeedi F, Vohra V, et al. Outcome prediction of methadone poisoning in the United States: implications of machine learning in the National Poison Data System (NPDS)[J]. Drug Chem Toxicol, 2024, 47(5): 556-563. DOI:10.1080/01480545.2023.2277128 |
| [28] | Mehrpour O, Saeedi F, Abdollahi J, et al. The value of machine learning for prognosis prediction of diphenhydramine exposure: National analysis of 50, 000 patients in the United States[J]. J Res Med Sci, 2023, 28: 49. DOI:10.4103/jrms.jrms_602_22 |
| [29] | Sakhaee E, Amirahmadi A, Mahdiani M, et al. Developing a novel prediction model in opioid overdose using machine learning; a pilot analytical study[J]. Health Sci Rep, 2022, 5(5): e767. DOI:10.1002/hsr2.767 |
| [30] | Li HY, Liu Z, Sun WM, et al. Interpretable machine learning for the prediction of death risk in patients with acute diquat poisoning[J]. Sci Rep, 2024, 14(1): 16101. DOI:10.1038/s41598-024-67257-6 |
| [31] | Chen HL, Hu LF, Li HZ, et al. An effective machine learning approach for prognosis of paraquat poisoning patients using blood routine indexes[J]. Basic Clin Pharmacol Toxicol, 2017, 120(1): 86-96. DOI:10.1111/bcpt.12638 |
| [32] | Hu LF, Lin FY, Li HZ, et al. An intelligent prognostic system for analyzing patients with paraquat poisoning using arterial blood gas indexes[J]. J Pharmacol Toxicol Methods, 2017, 84: 78-85. DOI:10.1016/j.vascn.2016.11.004 |
| [33] | Hu LF, Li HZ, Cai ZN, et al. A new machine-learning method to prognosticate paraquat poisoned patients by combining coagulation, liver, and kidney indices[J]. PLoS One, 2017, 12(10): e0186427. DOI:10.1371/journal.pone.0186427 |
| [34] | Li L, Han XX, Zhang ZG, et al. Construction of prognosis prediction model and visualization system of acute paraquat poisoning based on improved machine learning model[J]. Digit Health, 2024, 10: 20552076241287891. DOI:10.1177/20552076241287891 |
| [35] | Rahimi M, Hosseini SM, Ali Mohtarami S, et al. Prediction of acute methanol poisoning prognosis using machine learning techniques[J]. Toxicology, 2024, 504: 153770. DOI:10.1016/j.tox.2024.153770 |
| [36] | Rose JJ, Zhang MS, Pan J, et al. Heart-Brain 346-7 Score: the development and validation of a simple mortality prediction score for carbon monoxide poisoning utilizing deep learning[J]. Clin Toxicol, 2023, 61(7): 492-499. DOI:10.1080/15563650.2023.2226817 |
| [37] | Asgari S, Khalili D, Zayeri F, et al. Dynamic prediction models improved the risk classification of type 2 diabetes compared with classical static models[J]. J Clin Epidemiol, 2021, 140: 33-43. DOI:10.1016/j.jclinepi.2021.08.026 |
| [38] | Fan FJ, Shi Y. Effects of data quality and quantity on deep learning for protein-ligand binding affinity prediction[J]. Bioorg Med Chem, 2022, 72: 117003. DOI:10.1016/j.bmc.2022.117003 |
| [39] | Karim MR, Islam T, Shajalal M, et al. Explainable AI for bioinformatics: methods, tools and applications[J]. Brief Bioinform, 2023, 24(5): bbad236. DOI:10.1093/bib/bbad236 |
| [40] | Chary M, Boyer EW, Burns MM. Diagnosis of Acute Poisoning using explainable artificial intelligence[J]. Comput Biol Med, 2021, 134: 104469. DOI:10.1016/j.compbiomed.2021.104469 |
 2026, Vol. 35
2026, Vol. 35