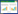临床评估主要包括神经系统查体及神经功能异常的临床表现。体格检查具有普遍性和易操作性,是心脏骤停后昏迷患者死亡或预后不良的有效预测因子。床旁神经功能缺损的检测主要有以下几项。
1.1 瞳孔对光反射及角膜反射躯体反射是判断患者意识状态的重要标志,瞳孔对光反射涉及视神经和动眼神经,角膜反射涉及三叉神经和面神经。非低温治疗以及低温治疗两种情况下,ROSC后即刻根据瞳孔对光反射和角膜反射判断预后的价值有限,但是ROSC后72 h仍无以上反射提示预后极差,其错误率(false positive rate,FPR)为0%[2]。其中瞳孔反射特异性优于角膜反射[3]。
1.2 疼痛趋避反应格拉斯哥昏迷评分中肢体运动评分≤2分(具体表现为疼痛刺激时肢体会伸直或肢体对疼痛刺激无反应)提示神经功能预后差[2],但是需警惕镇痛药物及肌松药(目前常用的肌松药如维库溴铵、阿曲库铵、罗库溴铵等)的作用干扰检查的结果。对于非低温治疗及低温治疗患者,根据疼痛趋避反应推测神经功能预后的时间点相似,同样为ROSC后72 h以上。
1.3 肌阵挛肌阵挛是由于肌肉收缩或是抑制而出现的临床现象[2],对于接受低温治疗患者,ROSC后72 h以内的肌阵挛发作与较差的神经功能预后之间的关系并不稳定,但一周后两者之间存在强烈的联系。如果ROSC后48 h以内出现持续的肌阵挛发作[3],无论是否接受低温治疗,均提示神经功能预后较差。虽然大多数临床医生以肌阵挛作为预测神经功能不良的指标,但是尚无大量研究表明肌阵挛可准确预测预后。
2 生物标记物 2.1 神经元特异性烯醇化酶(NSE)NSE是指一种主要存在于神经内分泌源性的神经元、细胞及肿瘤组织胞浆内的糖酵解酶。大脑发生缺血缺氧改变后神经细胞受损,细胞内的NSE溢出通过脑脊液进入血液致血清NSE升高[4]。非低温治疗及低温治疗两种情况下监测NSE均在ROSC后48~72 h[2]。一项研究表明[5],ROSC后24~48hNSE>71.0 μg/L能预测差的神经结局;另一项研究表明[4],ROSC后24~72hNSE>33.0 μg/L预测1个月后不佳结局。尽管推荐NSE>33.0 μg/L能够准确预测神经功能的不良结局,但同时由于NSE也存在于血小板和红细胞中,溶血会导致此指标升高,造成假阳性结果。此外,目前存在缺乏相关研究设计、治疗的标准化、预测的临界值点变异过大[6-7]及不同的治疗和检查方法导致的误差等问题,需进一步完善相关研究。
2.2 S100β蛋白S100β蛋白是神经组织蛋白的一种,主要集中在中枢神经系统星形胶质细胞内[8],当脑组织损伤后,脑脊液中升高的S100β蛋白就通过受损的血脑屏障进入血液,Kapmal[9]认为血清中测到S100β蛋白是血一脑脊液屏障受损的标志。正常成人血清中S100β的浓度低于0.2 μg/L,通常难以测定,心脏骤停即刻,血清S100β蛋白可达3.14 ng/mL[10]。若缺血缺氧时间较短,其值在24 h内恢复正常,而心肺复苏后患者12 h时血清S100β蛋白较心脏骤停时下降,但仍高于正常,一般在第2到3 d呈现下降趋势;若表现持续较高水平,甚至进一步升高,提示可能发生严重的脑损伤。非低温治疗及低温治疗在ROSC后24~72 h监测S100β蛋白与神经功能预后联系强度高[2]。Hachimi-Idrissi等[11]研究发现以入院2 h时血清S100β蛋白0.7 μg/L作为临界值,特异度为85%,敏感度为66%,阳性预测值为84%,阴性预测值为78%;24 h时特异度为100%,敏感度为93%,阳性预测值100%,阴性预测值为93%。NSE及S100β蛋白均为临床常用的预测神经功能的血清指标物,两者相比S100β蛋白更有优势。一方面,NSE在红细胞、血小板中也存在,ROSC后缺血再灌注会激活血小板,故难以区分血清中NSE的来源;另一方面,心肺复苏后NSE逐渐升高在72 h达到峰值,较S100β蛋白明显滞后,故NSE在早期评估神经功能方面落后于S100β蛋白[12]。
2.3 乳酸清除率乳酸水平是反应组织缺氧和灌注不足的重要指标[13-14],正常状态下较少,但在危重患者低氧状态下明显增多。当病情得到控制,低氧状态纠正后,乳酸水平可很快下降,故乳酸清除率可显示危重症患者组织氧供、代谢及灌注情况,与神经系统功能预后有相关性[15-16]。心肺复苏后患者也产生以上病理生理过程。一项研究表明6 h乳酸清除率[17] {6h乳酸清除率=[(乳酸初测值[h1]-6 h后血乳酸值)/乳酸基础值]×100%}作为影响神经功能预后的因素有统计学意义。Donnino等[18]发现院外心脏骤停患者接受心肺复苏后神经功能预后较优者相比有更高的乳酸清除率。
3 影像学检查 3.1 头颅CT头颅CT能显示出心脏骤停后脑水肿的典型特征,同时可以除外如脑出血导致的昏迷,无论是否接受低温治疗均应在ROSC后24 h内尽快完成头颅CT[2]。主要通过基底节区和端脑[h2]的灰质密度与白质密度之比(GWR)来预测颅脑缺血缺氧的损伤程度[19],比值越小表明脑水肿越严重,预后越差[20-21]。计算灰质与白质密度之比需从以下几个部位获取CT值:灰质包括基底节区的尾状核(CN)和壳核(PU)、端脑的中央皮质半卵圆中心(MC1)和端脑凸面(MC2);白质包括基底节区的胼胝体(CC)和内囊后肢(PIC)、端脑的中央皮质半卵圆中心(MW1)和端脑凸面(MW2),可以计算出3个GWR值[22],即基底节区的GWR值:(CN+PN)/(CC+PIC),端脑部位的GWR值:(MC1+MC2)/(MW1+MW2),和以上两者的平均值[(CN+PN)/(CC+PIC)+(MC1+MC2)/(MW1+MW2)]/2[23]。Metter等[22]研究指出,运用ROC曲线评估证明,GWR的平均值与神经功能预后有最强的关联性,其值越小预后越差。一项研究表明[24]ROSC后立即行头颅CT检查的结果在反应神经功能预后的敏感性为81%。核磁(MRI)可以提供更为准确的图像结果[25], 但危重患者难以进行MRI检查。相比来讲CT更易行、安全、价格偏低,患者入ICU前可完善头颅CT,同时也可排除颅内器质性病变,如脑出血。
4 神经电生理监测神经电生理检查具有安全、重复性好、易于床边操作等,越来越多的应用于神经功能评价中。
4.1 脑电图(electroencephalogram EEG)EEG通过记录大脑皮层的电活动,可反映大脑不同部位的功能活动情况,提供反应脑功能的重要信息[26]。尽可能在患者ROSC后48 h内行脑电图检查,动态观察其变化有助于判断病情[27]。波率快,波幅高提示预后较好,低电压或电静息状态(全导联脑电活动波幅 < 20 μV)、癫痫样放电、爆发抑制等异常情况提示预后不良[28]。EEG对大脑皮层功能改变敏感,但对评估脑干功能的敏感性较差,且易受镇静药物的影响。
4.2 脑电双频指数(bispectral index,BIS)BIS值[29-30]是一种量化的脑电图参数,并且是评估重度颅脑损伤患者预后的独立因素[31],预后良好组的BIS值显著高于预后不良组,BIS>60提示预后良好。刘汗等[32]研究发现,BIS持续大于80提示患者清醒的可能性大,持续低于20且进行性下降提示患者病死率高,BIS持续稳定在40~60的患者大多呈植物状态。
4.3 体感诱发电位(somatosensory evoked potential, SSEP)体感诱发电位是检测大脑皮质及脑干功能的灵敏指标,可确定特定通路的功能障碍[5]。SSEP中正中神经刺激产生的N20是目前研究较为深入的诱发电位波形[2]。心肺复苏后存活患者缺乏正中神经刺激诱发的双侧N20波形预示差的神经结局。没有接受低温治疗患者应在ROSC后24~48 h内完成体感诱发电位检查[2],而低温治疗患者可延长至72 h后。此外,SSEP较少被药物和代谢紊乱所影响,故可能是神经系统损伤最好和最可靠的预测工具。
目前,心肺复苏后患者的治疗中,治疗性低温对于改善患者预后有明确证据。2015年心脏骤停后应用目标性体温管理的加拿大联合指南中指出,心肺复苏后患者应尽快达到治疗性低温的目标体温,如因各种原因造成延误,在ROSC后8 h甚至更长时间应用治疗性低温仍可获益。治疗性低温的目标体温为32~34℃,建议在达到目标体温24 h后进行复温,速度在0.25~0.5℃/h,必要时可请多科室会诊协助治疗。结合治疗性低温及上述反应神经功能预后的指标,得出治疗性低温同时结合神经功能指标预测预后流程图(图 1)。此图为临床医师对心肺复苏后接受治疗性低温患者的神经功能预后进行评估的流程图,主要评判的指标为本文所介绍的躯体指标、生物标记物指标、影像学指标和神经电生理指标,根据患者多项临床表现综合评估神经功能预后,期待可以更为全面且准确的为临床医师提供患者的预后情况,进而抉择出更合理的治疗手段。
综上所述,心肺复苏后选择客观评估神经功能预后的方法能够为临床工作者更准确地判断患者病情提供依据,对于抢救患者生命、指导治疗具有重要意义。进行评估时需联合临床评估、生物标记物、影像学检查及神经电生理检查共同做出判断。目前需要努力的方向主要为更全面的采集临床信息及准确判断生化标记物及神经电生理检查指标的最佳采集时间。相信随着人们对心脏骤停后脑损伤机制的深入了解,选择更为客观评估预后的方法,并在特定时间内给予综合治疗,心脏骤停患者的神经功能改善将会取得更大进展。
| [1] | Young GB. Clinical practice. Neurologic prognosis after cardiac arrest[J]. N Engl J Med , 2009, 361 (6) : 605-611 DOI:10.1056/NEJMcp0903466 |
| [2] | Sandroni C, Cariou A, Cavallaro F, et al. Prognostication in comatose survivors of cardiac arrest: an advisory statement from the European Resuscitation Council and the European Society of Intensive Care Medicine[J]. Resuscitation , 2014, 85 (12) : 1779-1789 DOI:10.1016/j.resuscitation.2014.08.011 |
| [3] | Samaniego EA, Mlynash M, Caulfield AF, et al. Sedation confounds outcome prediction in cardiac arrest survivors treated with hypothermia[J]. Neurocrit Care , 2011, 15 (1) : 113-119 DOI:10.1007/s12028-010-9412-8 |
| [4] | Booth CM, Boone RH, Tom G, et al. Is This Patient Dead, Vegetative, or Severely Neurologically Impaired Assessing Outcome for Comatose Survivors of Cardiac Arrest[J]. JAMA:Chinese version , 2005, 24 (1) : 36-43 |
| [5] |
孙漓, 彭强. 复苏后综合征患者神经功能评估与脑复苏的现状[J].
中国急救医学 , 2010 (5) : 450-454 Sun L, Peng Q. Evaluation of nervous function in the post -resuscitation syndrome patients and status quo of cerebral resuscitation[J]. Chin J Crit Care Med , 2010 (5) : 450-454 DOI:10.3969/j.issn.1002-1949.2010.05.020 |
| [6] | Andrews J, Guyatt G, Oxman AD, et al. GRADE guidelines: 14. Going from evidence to recommendations: the significance and presentation of recommendations[J]. J Clin Epidemiol , 2013, 66 (7) : 719-725 DOI:10.1016/j.jclinepi.2012.03.013 |
| [7] | Balshem H, Helfand M, Schunemann HJ, et al. GRADE guidelines: 3. Rating the quality of evidence[J]. J Clin Epidemiol , 2011, 64 (4) : 401-406 DOI:10.1016/j.jclinepi.2010.07.015 |
| [8] | Loy DN, Sroufe AE, Pelt JL, et al. Serum biomarkers for experimental acute spinal cord injury: rapid elevation of neuron-specific enolase and S-100beta[J]. Neurosurgery , 2005, 56 (2) : 391-397 DOI:10.1227/01.NEU.0000148906.83616.D2 |
| [9] | Kapural M, Lj K, Barnett G, et al. Serum S-100beta as a possible marker of blood-brain barrier disruption[J]. Brain Res , 2002, 940 (1/2) : 102-104 |
| [10] | Mussack T, Biberthaler P, Gippner-Steppert C, et al. Early cellular brain damage and systemic inflammatory response after cardiopulmonary resuscitation or isolated severe head trauma: a comparative pilot study on common pathomechanisms[J]. Resuscitation , 2001, 49 (2) : 193-199 DOI:10.1016/S0300-9572(00)00346-4 |
| [11] | Hachimi-Idrissi S, Van der Auwera M, Schiettecatte J, et al. S-100 protein as early predictor of regaining consciousness after out of hospital cardiac arrest[J]. Resuscitation , 2002, 53 (3) : 251-257 DOI:10.1016/S0300-9572(02)00027-8 |
| [12] | Rosen H, Sunnerhagen KS, Herlitz J, et al. Serum levels of the brain-derived proteins S-100 and NSE predict long-term outcome after cardiac arrest[J]. Resuscitati , 2001, 49 (2) : 183-191 DOI:10.1016/S0300-9572(00)00348-8 |
| [13] | Vernon C, Letourneau JL. Lactic acidosis: recognition, kinetics, and associated prognosis[J]. Crit Care Clin , 2010, 26 (2) : 255-283 DOI:10.1016/j.ccc.2009.12.007 |
| [14] | Mikkelsen ME, Miltiades AN, Gaieski DF, et al. Serum lactate is associated with mortality in severe sepsis independent of organ failure and shock[J]. Crit Care Med , 2009, 37 (5) : 1670-1677 DOI:10.1097/CCM.0b013e31819fcf68 |
| [15] | Adrie C, Cariou A, Mourvillier B, et al. Predicting survival with good neurological recovery at hospital admission after successful resuscitation of out-of-hospital cardiac arrest: the OHCA score[J]. Eur Heart J , 2006, 27 (23) : 2840-2845 DOI:10.1093/eurheartj/ehl335 |
| [16] | Mullner M, Sterz F, Domanovits H, et al. The association between blood lactate concentration on admission, duration of cardiac arrest, and functional neurological recovery in patients resuscitated from ventricular fibrillation[J]. Intensive Care Med , 1997, 23 (11) : 1138-1143 DOI:10.1007/s001340050470 |
| [17] |
赵珊珊, 金兆辰, 虞志新, 等. 早期乳酸清除率与心脏骤停后患者神经功能预后的关系[J].
中华医学杂志 , 2015, 95 (19) : 1468-1470 Zhao SS, Jin ZC, Yu ZX, et al. Analysis of early lactate clearance rate in prognosis of neural function of patients with cardiac arrest[J]. Nat Med J Chin , 2015, 95 (19) : 1468-1470 DOI:10.3760/cma.j.issn.0376-2491.2015.19.007 |
| [18] | Donnino MW, Andersen LW, Giberson T, et al. Initial lactate and lactate change in post-cardiac arrest: a multicenter validation study[J]. Crit Care Med , 2014, 42 (8) : 1804-1811 DOI:10.1097/CCM.0000000000000332 |
| [19] | Lee BK, Jeung KW, Lee HY, et al. Combining brain computed tomography and serum neuron specific enolase improves the prognostic performance compared to either alone in comatose cardiac arrest survivors treated with therapeutic hypothermia[J]. Resuscitation , 2013, 84 (10) : 1387-1392 DOI:10.1016/j.resuscitation.2013.05.026 |
| [20] | Choi SP, Park HK, Park KN, et al. The density ratio of grey to white matter on computed tomography as an early predictor of vegetative state or death after cardiac arrest[J]. Emerg Med J , 2008, 25 (10) : 666-669 DOI:10.1136/emj.2007.053306 |
| [21] | Torbey MT, Selim M, Knorr J, et al. Quantitative analysis of the loss of distinction between gray and white matter in comatose patients after cardiac arrest[J]. Stroke , 2000, 31 (9) : 2163-2167 DOI:10.1161/01.STR.31.9.2163 |
| [22] | Metter RB, Rittenberger JC, Guyette FX, et al. Association between a quantitative CT scan measure of brain edema and outcome after cardiac arrest[J]. Resuscitation , 2011, 82 (9) : 1180-1185 DOI:10.1016/j.resuscitation.2011.04.001 |
| [23] | Kim SH, Choi SP, Park KN, et al. Early brain computed tomography findings are associated with outcome in patients treated with therapeutic hypothermia after out-of-hospital cardiac arrest[J]. Scand J Trauma Resusc Emerg Med , 2013, 21 : 57 DOI:10.1186/1757-7241-21-57 |
| [24] | Inamasu J, Miyatake S, Suzuki M, et al. Early CT signs in out-of-hospital cardiac arrest survivors: Temporal profile and prognostic significance[J]. Resuscitation , 2010, 81 (5) : 534-538 DOI:10.1016/j.resuscitation.2010.01.012 |
| [25] | Choi SP, Park KN, Park HK, et al. Diffusion-weighted magnetic resonance imaging for predicting the clinical outcome of comatose survivors after cardiac arrest: a cohort study[J]. Crit Care , 2010, 14 (1) : R17 DOI:10.1186/cc8874 |
| [26] |
李强, 高玉芝. 连续脑电检测在心搏骤停后昏迷患者预后判断中的价值[J].
中华急诊医学杂志 , 2016, 25 (5) : 668-671 L iQ, Gao YZ. Prognostic value of continuous EEG in comatose patients after cardiac arrest[J]. Chin J Emerg Med , 2016, 25 (5) : 668-671 DOI:10.3760/cma.j.issn.1671-0282.2016.05.025 |
| [27] | Alexandre J, Kahatt C, Bertheauh-Cvitkovie F, et al. A phase I andpharmacokinetic study of irofulven and capecitabine administered every2 weeks in patients with advanced solid tumors[J]. Invest New Drugs , 2007, 25 (5) : 453-462 DOI:10.1007/s10637-007-9071-6 |
| [28] | M Rabti H, Sbiti Y, Afqir S, et al. Chemotherapy in nasopharyngealcarcinoma[J]. Ann Otolaryngol Chir Cervieofac , 2006, 123 (2) : 59-64 DOI:10.1016/S0003-438X(06)76643-9 |
| [29] | Pascal S, Christophe W, Luc M. Bispectral index(BIS) helps predicting bad neurological outcome in comatose survivors after cardiac arrest and induced therapeutic hypothermia[J]. Resuscitation , 2009, 80 (4) : 437-442 DOI:10.1016/j.resuscitation.2009.01.008 |
| [30] |
徐鹏, 何飞, 范国峰, 等. 神经元烯醇化酶和脑电双频指数评估心肺复苏患者预后[J].
中华急诊医学杂志 , 2016, 25 (4) : 470-474 Xu P, He F, Fan GF, et al. Prognostic value of neuron-specific enolase and bispectral index in patients after cardiopulmonary resuscitation[J]. Chin J Emerg Med , 2016, 25 (4) : 470-474 DOI:10.3760/cma.j.issn.1671-0282.2016.04.015 |
| [31] | Dunham CM, Ransom KJ, McAuley CE, et al. Severe brain injury ICU outcomes are associated with Cranial—Arterial Pressure Index and noninvasive Bispectral Index and transcranial oxygen saturation:a prospective, preliminary study[J]. Crit Care , 2006, 10 (6) : R159 DOI:10.1186/cc5097 |
| [32] |
刘汗, 刘颖, 徐英, 等. 脑电双频指数对心肺复苏术后患者预后的评估[J].
中华急诊医学杂志 , 2012, 21 (1) : 24-27 Liu H, Liu Y, Xu Y, et al. The prognostic value of bispectral index in patients with acute cardiopulmonary resuscitation[J]. Chin J Emerg Med , 2012, 21 (1) : 24-27 DOI:10.3760/cma.j.issn.1671-0282.2012.01.006 |
 2016, Vol. 25
2016, Vol. 25