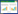2 全军中毒救治中心,中国人民解放军总医院第五医学中心南院区(原解放军第 307 医院)中毒救治科,北京 100071;
3 中国人民解放军南部战区总医院重症医学科,广州 510000
2 Poisoning Treatment Center of the PLA, Department of Poisoning Treatment, The South Section of the Fifth Medical Center of the PLA General Hospital (former the 307th Hospital of the PLA), Beijing 100071, China;
3 Department of Critical Care Medicine, General Hospital of Southern Theater of the PLA, Guangzhou 510000, China
肉毒毒素(botulinum toxin)是肉毒梭状芽孢杆菌产生的神经性毒素,根据其抗原性不同,分为7个血清型(A-G型),其中,对人类致病的主要是A、B、E型,F型少见[1]。肉毒中毒(botulism)是肉毒毒素引起的急性神经麻痹性疾病,主要作用于神经肌肉接头,阻止神经递质乙酰胆碱释放,抑制神经冲动经突触接头传递到运动终板而导致肌肉麻痹、瘫痪[2]。2002年美国食品和药品监督局(FDA)批准A型肉毒毒素用于医疗美容领域,因其无须手术、风险小、起效快等特点,注射肉毒毒素美容迅速风靡全球[3]。根据国际美容整形外科学会(ISAPS)统计显示,2015年全球肉毒毒素注射已达到462.78万人次[4],注射肉毒毒素美容的安全性及有效性已得到广泛认可[5]。近年来,我国肉毒毒素市场迅速发展,带来的经济效益急速攀升,在巨大的市场需求和经济利益驱动下,注射肉毒毒素美容导致中毒的事件却逐渐增多。本研究基于全军中毒救治中心收治的注射肉毒毒素美容中毒患者资料,针对患者的基本情况及临床信息进行统计分析,以明确注射肉毒毒素美容中毒的基本特点及临床特征,为注射肉毒毒素美容中毒的预防控制及临床诊治提供科学依据。
1 资料与方法 1.1 一般资料选取2016年3月至2019年6月就诊于全军中毒救治中心因美容注射肉毒毒素中毒患者资料进行分析。本研究经中国人民解放军总医院第五医学中心(原解放军第307医院)科学研究伦理审查委员会审查,符合伦理要求,伦理批件号:ky-2019-12- 53;本研究为回顾性研究,仅采集患者临床资料,不涉及患者姓名等个人隐私,经伦理委员会批准可免除知情同意。
1.2 纳入标准① 有明确的注射肉毒毒素美容病史;②有典型的肉毒中毒临床表现:头晕、乏力、视物模糊、眼睑下垂、吞咽困难、构音不清等,具体参照中华人民共和国卫生行业标准《肉毒梭菌食物中毒诊断标准及处理原则》(WS/T93-1996);③病历数据完整;④不合并其他中毒及神经系统疾病。
1.3 排除标准① 用于其他治疗途径的注射肉毒毒素中毒病例;②病史不详、其他原因可解释的临床症状或怀疑中毒的;③没达到中毒标准:注射肉毒毒素美容仅出现局部过敏或不良反应的;④食源性肉毒中毒或其他原因引起的肉毒中毒;⑤病历资料不全。
1.4 研究方法采用回顾性调查分析方法,设计独立的注射肉毒毒素美容中毒患者病史记录表,记录内容主要包括:年龄、性别、就诊时间、注射肉毒毒素地点、品牌类型、注射时间、注射部位及剂量、首发症状时间以及临床症状等,由首诊医生、护士负责填写记录。首诊医生根据患者病情程度,较轻者急诊留观治疗,较重者收住院治疗。参照食源性肉毒中毒进行病情分级[6],轻度:仅有眼肌受累症状,睁眼无力、视物不清、眼睑下垂等,可伴有头晕、全身乏力等一般症状;中度:除了眼肌受累外,出现口咽部肌肉受累症状,如构音不清、吞咽困难、咀嚼无力等;重度:除出现轻、中度中毒症状外,出现呼吸肌受累表现以致引起呼吸衰竭,危及生命。
1.5 统计学方法使用SPSS 20.0软件进行统计分析;ShapiroWilk检验进行正态性检验后,对于符合正态分布的连续性资料使用均数±标准差(Mean±SD)表示,两组间使用独立样本t检验进行比较;偏态性资料则以中位数(四分位数间距)表示,并使用秩和检验进行组间分析;分类资料使用数量(百分比)表示,χ2检验用于比较两组分类资料之间的差异,Fisher精确检验用于比较小样本量两组分类资料的比较,以P < 0.05为差异有统计学意义。
2 结果 2.1 基本情况2016年3月至2019年6月本中心共计接诊注射肉毒毒素美容中毒患者450例,根据纳入及排除标准,排除70例,本研究共入选病例380例,其中住院治疗114例,急诊留观治疗266例(图 1)。对注射肉毒毒素相关信息进行分析,其中:(1)注射场所:主要在美容院或美容工作室(311例,81.8%),其次为患者自行或委托熟人于家中(31例,8.2%)注射。(2)肉毒毒素品牌:保妥适101例(26.6%),衡力80例(21.1%),此两种品牌多为仿制品;其他品牌包括韩国Medytox公司产品(52例,13.7%)、英国Dysport(13例,3.4%)等;2018年11月,市面上出现了一批国产除皱产品,经我们检验,该产品中含有肉毒毒素,本研究中有28例因注射此除皱产品中毒;有105例(27.6%)并不知晓自己所注射的品牌。(3)注射剂量:有116例(30.5%)对自己所注射的肉毒毒素剂量未知;在其余病例中,<100 U的27例,100-299 U的154例,300-499U的67例,500-699 U的12例,≥ 1 000 U的4例。(4)注射部位:最多的是咬肌155例,其次为腓肠肌146例,再次为鱼尾纹93例、额纹88例等。

|
| 图 1 入组病例筛选流程图 Fig 1 The screening flowchart of the enrolled patients |
|
|
本研究中,男性10例,女性370例,以女性为主;最小年龄17岁,最大年龄64岁,中位数32岁,其中30 ~ 39岁年龄段最多,占39.5%,2 0 ~ 29岁年龄段次之,占36.1%;急诊病例中30 ~ 39岁占比最高(41.7%),住院病例中20 ~ 29岁占比最高(42.1%),对比急诊及住院病例各年龄段差异无统计学意义(P>0.05)。在接诊时间上,2016年接诊病例最多,共计198例,2017年最少,共计36例,2018年、2019年(1 ~ 6月)有上升趋势,但2016年至2018年住院率呈下降趋势,2019年(1 ~ 6月)住院率有所上升。
2.3 临床特点(1)本研究中,注射肉毒毒素美容中毒潜伏期(图 2)主要集中在3 ~ 6 d,共计157例,其中,注射后3 d发病的患者最多,共计70例;在急诊病例中,除7例潜伏期不详外,其余潜伏期为4(2 ~ 7)d,其中,≤ 3 d的有128例,占48.1%,≥ 7 d的有73例,占27.4%;在住院病例中,潜伏期为3(2 ~ 4.75)d,其中,≤ 3 d的有69例,占60.5%,≥ 7 d的有16例,占14.0%。(2)本研究所述临床症状及体征均为患者就诊时已出现的临床症状及体征,其中出现最多的前10位分别为头晕、视物模糊、双眼睁眼无力、吞咽困难、胸闷憋气、乏力、复视、恶心、双侧眼睑下垂、构音障碍,未出现呼吸衰竭甚至死亡的病例;肉毒中毒典型的颅神经损伤“4D”征(复视、构音障碍、发音困难、吞咽困难)同时出现的较少(14例),多数患者仅出现其中1种(126例)或2种(77例)症状;构音障碍、吞咽困难、双眼睁眼无力、视物模糊、饮水呛咳、咀嚼无力、双侧眼睑下垂、四肢肌力减退、乏力以及胸闷憋气在住院病例中所占比例明显高于急诊病例(P < 0.05)。见表 1。

|
| 图 2 发病潜伏期分布图 Fig 2 Distribution of onset latency |
|
|
| 临床表现及体征 | 急诊病例(%)(n=266) | 住院病例(%)(n=114) | 总计(%)(n=380) | χ2 | P值a |
| 神经系统症状 | |||||
| 复视 | 72(27.1%) | 29(25.4%) | 101(26.6%) | 0.109 | 0.742 |
| 构音障碍(构音不清) | 51(19.2%) | 33(28.9%) | 84(22.1%) | 4.428 | 0.043 |
| 发音困难(声音嘶哑) | 45(16.9%) | 19(16.7%) | 64(16.8%) | 0.004 | 0.952 |
| 吞咽困难 | 108(40.6%) | 75(65.8%) | 183(48.2%) | 20.279 | 0.000 |
| 睁眼无力 | |||||
| 单侧 | 9(3.4%) | 1(0.9%) | 10(2.6%) | 1.956 | 0.092 |
| 双侧 | 120(45.1%) | 82(71.9%) | 202(53.2%) | 23.047 | 0.000 |
| 畏光 | 5(1.9%) | 2(1.8%) | 7(1.8%) | 0.007 | 0.934 |
| 视物模糊 | 145(54.5%) | 79(69.3%) | 224(58.9%) | 7.210 | 0.007 |
| 饮水呛咳 | 39(14.7%) | 40(35.1%) | 79(20.8%) | 20.218 | 0.000 |
| 咀嚼无力 | 4(1.5%) | 21(18.4%) | 25(6.6%) | 37.159 | 0.000 |
| 麻木感 | 16(6.0%) | 10(8.8%) | 26(6.8%) | 0.952 | 0.579 |
| 咽喉部异物感 | 5(1.9%) | 3(2.6%) | 8(2.1%) | 0.219 | 0.810 |
| 上肢无力 | 78(29.3%) | 30(26.3%) | 108(28.4%) | 0.355 | 0.125 |
| 下肢无力 | 78(29.3%) | 32(28.1%) | 110(28.9%) | 0.061 | 0.231 |
| 神经系统体征 | |||||
| 眼睑下垂 | |||||
| 单侧 | 6(2.3%) | 3(2.6%) | 9(2.4%) | 0.049 | 0.825 |
| 双侧 | 25(9.4%) | 60(52.6%) | 85(22.4%) | 85.894 | 0.000 |
| 上肢肌力减退 | 16(6.0%) | 18(15.8%) | 34(8.9%) | 9.358 | 0.002 |
| 下肢肌力减退 | 14(5.3%) | 19(16.7%) | 33(8.7%) | 13.086 | 0.000 |
| 口角歪斜 | 9(3.4%) | 5(4.4%) | 14(3.7%) | 0.226 | 0.634 |
| 消化系统症状 | |||||
| 恶心 | 66(24.8%) | 21(18.4%) | 87(22.9%) | 1.846 | 0.174 |
| 呕吐 | 15(5.6%) | 8(7.0%) | 23(6.1%) | 0.267 | 0.606 |
| 排便困难 | 12(4.5%) | 9(7.9%) | 21(5.5%) | 1.750 | 0.186 |
| 其他症状 | |||||
| 头晕 | 177(66.5%) | 80(70.2%) | 257(67.6%) | 0.481 | 0.488 |
| 头痛 | 43(16.2%) | 18(15.8%) | 61(16.1%) | 0.008 | 0.927 |
| 乏力 | 67(25.2%) | 58(50.9%) | 125(32.9%) | 23.857 | 0.000 |
| 胸闷、憋气 | 94(35.3%) | 63(55.3%) | 157(41.3%) | 13.066 | 0.000 |
| 心悸 | 22(8.3%) | 17(14.9%) | 39(10.3%) | 3.822 | 0.051 |
| 大汗 | 25(9.4%) | 5(4.4%) | 30(7.9%) | 2.757 | 0.097 |
| 失眠 | 25(9.4%) | 9(7.9%) | 34(8.9%) | 0.221 | 0.638 |
| 嗜睡 | 38(14.3%) | 9(7.9%) | 47(12.4%) | 3.007 | 0.083 |
| 口干 | 11(4.1%) | 6(5.3%) | 17(4.5%) | 0.238 | 0.626 |
| 排尿困难 | 10(3.8%) | 4(3.5%) | 14(3.7%) | 0.014 | 0.905 |
| 耳鸣 | 20(7.5%) | 7(6.1%) | 27(7.1%) | 0.230 | 0.632 |
| 发热 | 4(1.5%) | 4(3.5%) | 8(2.1%) | 1.557 | 0.212 |
| 注:住院病例与急诊病例比较,aP<0.05 | |||||
(1)本研究中,除3例急诊病例未治疗外,其余患者均给予了营养神经、补液、改善微循环、维持水电解质平衡、营养支持等综合治疗。有309例给予了肌内注射或脱敏注射肉毒抗毒素(单价A型)(中国兰州生物制品研究所生产,以下称抗毒素)1万U/d,最多的使用了10 d(图 3);其中,急诊病例有213例使用了抗毒素治疗,使用剂量2(2 ~ 3)万U,总治疗时间4(3 ~ 7)d;住院病例有96例使用了抗毒素治疗,使用剂量3(3 ~ 5)万U,显著高于急诊病例(χ2=49.386,P < 0.05),总治疗时间8(5 ~ 11)d,显著长于急诊病例(χ2=59.288,P < 0.05)。(2)在发病—使用抗毒素时间间隔上,出现症状0 ~ 9 d内接受抗毒素治疗的最多,共计171例,超过发病时间1个月后接受抗毒素治疗的有17例,最长的达165 d。(3)经治疗的患者均好转离院,通过3个月至半年随访,所有患者未出现后遗症或复发情况。

|
| 图 1 抗毒素使用剂量分布图 Fig 1 Antitoxin dose distribution |
|
|
本研究对本中心三年多来所接诊的注射肉毒毒素美容中毒的病例资料进行回顾性研究,其结果可较为准确、客观的反映注射肉毒毒素美容中毒患者的基本特点及临床特征。
本研究中,多数患者注射肉毒毒素的场所为美容院或美容工作室,这些非医疗美容机构无法从正规渠道获得肉毒毒素,因此,所使用的产品多为非法假冒产品和未经我国批准上市的产品。虽然本研究中病例的注射剂量远低于中毒剂量(约3 000 U)[7],但由于非法假冒产品在生产过程中各环节无法达到技术要求,肉毒毒素的实际含量及效价无法确定。咬肌和腓肠肌是本研究中多数患者选择注射的部位之一,但目前国内批准的只有除皱(中重度皱眉纹)这一项美容适应证,存在超适应证情况。因此,无资质的从业机构和人员、非法的肉毒毒素来源、不规范使用肉毒毒素等,是近年来注射肉毒毒素美容中毒事件频发的主要原因。
本研究中,注射肉毒毒素美容中毒患者以30 ~ 39岁女性为主,与此年龄段女性是选择医疗美容的主要消费群体有关。2016年本中心接诊此类患者最多,同年全国各地接连出现注射肉毒毒素美容导致中毒事件,国家食品药品监督管理总局(CFDA)联合多部门对非法医疗美容市场进行了严厉打击,2017年本院接诊人数明显下降,2018年至2019年接诊人数又呈现上升趋势,分析可能的原因包括:(1)市场监管力度较前下降;(2)非正规途径肉毒毒素来源多样化;(3)市场需求量增多,但消费者对肉毒毒素认识不足,对医疗美容相关法律法规不清楚。这些可能的原因需要引起政府和消费者的高度重视。
本研究中,潜伏期主要分布在3 ~ 6 d,超过10 d的较少;文献中报道的潜伏期基本在2周以内[8-23];一般认为肉毒中毒的潜伏期越短,病情越重[24],本研究住院病例中潜伏期≤ 3 d的占比明显高于急诊病例,一定程度上反映了这一规律,但仍需更大的样本量来验证。本研究中病例主要以轻、中度表现为主,颅神经损伤“4D”征在此类患者中并不典型,部分虽表现出胸闷憋气不适,但未出现呼吸衰竭、甚至死亡的重度中毒病例,文献中有关于注射肉毒毒素美容后导致呼吸衰竭的报道[10-12]。在急诊病例及住院病例中均存在轻、中度中毒病例,主要原因是同样的临床症状可表现出不同的程度,如急诊病例中虽有部分出现吞咽困难,但多数仍可正常进食,对生活影响不大,而住院病例中出现吞咽困难的多数明显影响进食,其中有15例完全不能进食,给予留置胃管直至症状好转;急诊病例中出现四肢肌力减退的评估在Ⅳ ~ Ⅴ级,住院病例中出现四肢肌力减退的评估要更严重,在Ⅱ ~ Ⅴ级。虽然毒物检测是急性中毒诊断的关键[25],但是对本研究中部分病例的血液进行检测后,并未检测出肉毒毒素,目前检测肉毒毒素金标准小鼠生物检测法的检测周期较长,检出率并不高[26],因此注射肉毒毒素美容中毒的诊断不可依赖实验室检测结果,有明确的注射肉毒毒素美容史及常见的临床表现时就应高度警觉。医生接诊此类患者时,明确诊断后应及时判断患者的病情,轻度中毒者可给予急诊留观治疗,中度中毒者建议住院治疗,但若对生活工作无明显影响,结合患者意愿也可给予急诊留观治疗;出现构音障碍、吞咽困难、双眼睁眼无力、视物模糊、饮水呛咳、咀嚼无力、双侧眼睑下垂、四肢肌力减退、乏力以及胸闷憋气这些临床表现可能是提示患者需住院治疗的关键因素。
有证据表明,对于食源性肉毒中毒,早期及时给予抗毒素治疗(最好在24 h内)能够明显减少呼吸系统并发症,显著降低病死率[27],且发生抗毒素不良反应的概率较低;但由于注射肉毒毒素美容中毒的治疗经验有限,对于使用抗毒素治疗的有效性也有一定争议。在一起4例的报道中[9],3例患者在诊断后立即接受了抗毒素治疗,第4例由于症状不典型而延迟给药,前3例患者病情迅速好转,而第四例患者病情好转的时间较长;而在另一起报道中[10],在出现症状的6 d后注射抗毒素并没有改善症状;国内文献中[8, 11-12, 18, 23]大多建议尽早使用抗毒素;本研究中,多数患者于发病10 d之内接受了抗毒素治疗,病情轻重明显影响抗毒素的使用剂量,急诊病例多在3万U以下,住院病例多在5万U以下,所有患者的预后随访良好;目前该领域对于抗毒素的使用缺少相应的指南,结合本中心的诊治经验及本研究结果,笔者建议对于此类患者应尽早使用抗毒素(1万U/d),轻度中毒不超过3 d,中度中毒不超过5 d,若症状持续不缓解,可适当延长,若出现明显的过敏反应应及时停用并给予抗过敏治疗;同时给予营养神经等综合治疗对于病情缓减同样重要;若出现重度中毒,尤其是出现呼吸衰竭时应及时给予机械通气,以免危及生命。今后仍需更大样本或前瞻性研究来明确使用抗毒素的最佳时间及使用剂量。另外,此类患者中多数心理负担较重,造成了不必要的恐慌和焦虑,应注重心理上的疏导,避免由于心理因素干扰病情恢复。
以美容为目的的注射肉毒毒素中毒已成为一类不可忽视的公共卫生问题,主要是由于非法使用肉毒毒素造成,消费者应进一步了解非法使用肉毒毒素的危害,选择正规医疗美容机构就诊,政府加强对市场的监管可显著降低此类公共事件的发生。注射肉毒毒素美容中毒以轻、中度中毒为主,出现症状后患者不必惊慌,应及时就医;结合注射肉毒毒素美容病史及典型临床表现,诊断一般不困难,但及时恰当的治疗需要接诊医生详细的询问病史并熟练掌握相应的临床特征;本研究提出了抗毒素的使用建议,但仍需进一步研究来明确最佳的使用时间及使用剂量。
利益冲突 所有作者均声明不存在利益冲突
| [1] | 金柯, 李军, 严友德, 等. 疑似肉毒杆菌毒素和(或)透明质酸致横纹肌溶解综合征一例[J]. 中华急诊医学杂志, 2018, 27(3): 337-338. DOI:10.3760/cma.j.issn.1671-0282.2018.03.023 |
| [2] | Chalk CH, Benstead TJ, Pound JD, et al. Medical treatment for botulism[J]. Cochrane Database Syst Rev, 2019, 4: D8123. DOI:10.1002/14651858.cd008123.pub3 |
| [3] | 骆叶, 张建民, 刘迪, 等. 全球肉毒毒素市场发展趋势[J]. 中国医疗美容, 2016, 6(8): 84-95. DOI:10.19593/j.issn.2095-0721.2016.08.041 |
| [4] | 骆叶, 张建民, 靳令經, 等. 肉毒毒素在中国的医生观念和消费者消费行为调研[J]. 中国医疗美容, 2016, 6(10): 86-94. DOI:10.19593/j.issn.2095-0721.2016.10.041 |
| [5] | Emer J, Waldorf H. Injectable neurotoxins and fillers: There is no free lunch[J]. Clin Dermatol, 2011, 29(6): 678-690. DOI:10.1016/j.clindermatol.2011.08.005 |
| [6] | 田英平, 石汉文, 佟飞, 等. 肉毒中毒诊疗方案[J]. 中华急诊医学杂志, 2010, 19(4): 349-350. DOI:10.3760/cma.j.issn.1671-0282.2010.04.004 |
| [7] | Pirazzini M, Rossetto O, Eleopra R, et al. Botulinum neurotoxins: biology, pharmacology, and toxicology[J]. Pharmacol Rev, 2017, 69(2): 200-235. DOI:10.1124/pr.116.012658 |
| [8] | 贾凌, 孙海晨, 吴学豪, 等. 注射肉毒素过量引发中毒3例[J]. 中国急救医学, 2006, 26(10): 716-717. |
| [9] | Chertow DS, Tan ET, Maslanka SE, et al. Botulism in 4 adults following cosmetic injections with an unlicensed, highly concentrated botulinum preparation[J]. JAMA, 2006, 296(20): 2476. DOI:10.1001/jama.296.20.2476 |
| [10] | Souayah N, Karim H, Kamin SS, et al. Severe botulism after focal injection of botulinum toxin[J]. Neurology, 2006, 67(10): 1855-1856. DOI:10.1212/01.wnl.0000244417.34846.b6 |
| [11] | 陈海, 宿英英, 丁建平. 注射肉毒毒素中毒致呼吸肌麻痹一例[J]. 中华神经科杂志, 2007, 40(4): 285. |
| [12] | 农凌波, 何为群, 徐永昊, 等. 注射肉毒素导致严重呼吸功能衰竭一例报道及文献复习[J]. 中华结核和呼吸杂志, 2008, 31(5): 369-371. DOI:10.3321/j.issn:1001-0939.2008.05.012 |
| [13] | 邱泽武, 王喆, 彭晓波, 等. 肉毒素美容中毒6例患者的临床表现与救治[J]. 药物不良反应杂志, 2010, 12(2): 114-116. |
| [14] | 刘彩燕, 万新华, 周立新, 等. 美容局部注射A型肉毒毒素后全身无力临床分析(附三例报道)[J]. 中国神经免疫学和神经病学杂志, 2010, 17(3): 192-194. DOI:10.3969/j.issn.1006-2963.2010.03.011 |
| [15] | Fan KL, Wang YL, Chu G, et al. Delayed antitoxin treatment of two adult patients with botulism after cosmetic injection of botulinum type A toxin[J]. J Emerg Med, 2016, 51(6): 677-679. DOI:10.1016/j.jemermed.2016.07.097 |
| [16] | 潘蕾, 孙燚, 曾海峰, 等. 注射性肉毒毒素中毒的诊治[J]. 中华医学美学美容杂志, 2017, 23(4): 262-264. DOI:10.3760/cma.j.issn.1671-0290.2017.04.015 |
| [17] | Chegini A. Therapeutic plasma exchange in a rare case myasthenic crisis after botox injection[J]. Atheroscler Suppl, 2017, 30: 283-285. DOI:10.1016/j.atherosclerosissup.2017.05.016 |
| [18] | 吴晓军, 金蓉, 刘颖, 等. 医源性肉毒毒素中毒的临床表现及救治原则[J]. 组织工程与重建外科杂志, 2016, 12(4): 254-255. DOI:10.3969/j.issn.1673-0364.2016.04.012 |
| [19] | 周燕, 袁华强, 周海燕. 局部美容注射A型肉毒毒素致全身无力的临床表现与电生理结果分析[J]. 现代电生理学杂志, 2017, 24(1): 12-14. |
| [20] | 黄小群, 丁正同, 乔向阳, 等. 医源性肉毒毒素中毒(附3例报道及文献复习)[J]. 中国临床神经科学, 2017, 25(05): 528-530. |
| [21] | 王柳清, 肖月兰, 张守成, 等. 医源性肉毒素中毒误诊重症肌无力[J]. 药物不良反应杂志, 2018, 20(4): 311-312. DOI:10.3760/cma.j.issn.1008-5734.2018.04.016 |
| [22] | Rashid EAMA, El-Mahdy NM, Kharoub HS, et al. Iatrogenic botulism outbreak in Egypt due to a counterfeit botulinum toxin A preparation - A descriptive series of patient features and outcome[J]. Basic Clin Pharmacol Toxicol, 2018, 123(5): 622-627. DOI:10.1111/bcpt.13048 |
| [23] | 程辰, 谢芸, 金锐, 等. 抗毒素治疗八例A型肉毒毒素中毒疗效的初步观察[J]. 中华整形外科杂志, 2019, 35(3): 282-284. DOI:10.3760/cma.j.issn.1009-4598.2019.03.014 |
| [24] | 张鹏, 董建光, 白丽丽, 等. 53例肉毒杆菌食物中毒临床病例分析[J]. 中华危重病急救医学, 2017, 29(5): 459-464. DOI:10.3760/cma.j.issn.2095-4352.2017.05.014 |
| [25] | 卢中秋. 精益求精, 进一步提高我国急诊中毒临床诊治水平[J]. 中华急诊医学杂志, 2019, 28(3): 275-278. DOI:10.3760/cma.j.issn.1671-0282.2019.03.001 |
| [26] | Thirunavukkarasu N, Johnson E, Pillai S, et al. Botulinum Neurotoxin Detection Methods for Public Health Response and Surveillance[J]. Front Bioeng Biotechnol, 2018, 6: 80. DOI:10.3389/fbioe.2018.00080 |
| [27] | O' Horo JC, Harper EP, El RA, et al. Effi cacy of Antitoxin Therapy in Treating Patients With Foodborne Botulism: A Systematic Review and Meta-analysis of Cases, 1923-2016[J]. Clin Infect Dis, 2017, 66(suppl_1): S43-S56. DOI:10.1093/cid/cix815 |
 2020, Vol. 29
2020, Vol. 29