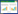2 复旦大学上海医学院临床医学院 200032
2 College of Clinical Medicine, Shanghai Medical College of Fudan University, Shanghai 200032, China
急性冠脉综合征(acute coronary syndrome,ACS)是胸痛中心常见的急危重症之一,是一组冠状动脉粥样硬化继发冠脉完全或不完全性堵塞的疾病,按发病时是否有心电图ST段抬高分为ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)和非ST段抬高型冠脉综合征(non-ST-segment elevation acute coronary syndrome,NSTE-ACS),后者按是否有心肌标志物升高分为非ST段抬高型心肌梗死(non-ST-segment elevation myocardial infarction,NSTEMI)和不稳定型心绞痛(unstable angina,UA)[1-2]。
近年来,随着胸痛中心的建设,ACS的救治取得了一定的成效[3-5],但急诊科及心脏科医生仍面临着巨大的诊断压力和决策风险,仍存在着低危胸痛患者滞留、中低危患者过度检查评估以及高危胸痛患者就诊资源被占用的问题[6]。在ACS中,STEMI往往病情危重且需要紧急侵入性治疗[7-8],NSTEMI则需要根据患者症状、体征、实验室检查评估病情,划分危险分级后决定进一步的治疗方案[2, 9],因此综合分析患者症状、体征及实验室检查等多个因素并进行评分决策成为一线医生新的思路[10]。本文回顾性分析2017年10月至2018年10月就诊于复旦大学附属中山医院的急诊胸痛患者,旨在观察NSTEMI的危险因素,并比较HEART、TIMI及GRACE评分对NSTEMI患者7 d、28 d主要不良心血管事件(major adverse cardiovascular events,MACEs)。
1 资料与方法 1.1 一般资料回顾2017年10月至2018年10月就诊于复旦大学附属中山医院急诊科的12 000余例胸痛患者(其中心源性胸痛患者566例),纳入年龄≥ 18周岁,主诉胸痛、完成入院时及入院后6 h内随访高敏心肌肌钙蛋白T(high-sensitivity cardiac troponin T,hs-cTnT)检测的患者,同时排除STEMI、外伤或风湿性心脏病或癌症引起胸痛的患者及失访患者(其中STEMI患者105例、失访患者15例),最终纳入研究共446例,其中NSTEMI患者109例(24.4%),非心梗心源性胸痛患者337例(75.6%)。男性282例(63.2%),女性164例(36.7%);年龄(58±31)岁。本研究通过复旦大学附属中山医院伦理审核,伦理编号为B2018-030R。
1.2 资料收集回顾病史收集患者就诊时基线资料、临床数据及实验室检查结果,电话随访患者发病后7 d、28 d MACEs用于统计学分析。
1.3 统计学方法采用SPSS 25.0统计软件,计量资料以均数±标准差(Mean±SD)表示,计数资料以频数(百分率)表示。计量资料的组间比较,先进行正态性检验,符合正态分布的进行LSD-t检验,不符合正态分布的进行Mann-Whitney U检验。计数资料采用χ2检验。危险因素的分析先采用单因素分析,选取P < 0.05的危险因素及临床认为有意义但P≥0.05的因素纳入多因素Logistic回归分析。评分模型的工作效率比较采用受试者工作特征曲线(ROC)分析。以P < 0.05为差异有统计学意义。
2 结果 2.1 NSTEMI组和非心梗心源性胸痛组基线资料比较分析比较NSTEMI组和非心梗心源性胸痛组就诊时的基线资料,临床数据,HEART、TIMI及GRACE评分,结果显示性别(P < 0.01)、肌酐(P=0.001)、冠心病既往史(P=0.01)、罹患3个以上动脉粥样硬化危险因素(P=0.013)、心梗既往史(P=0.055)、心电图ST段抬高、ST段压低、T波倒置或者无明显缺血表现(P < 0.01)、高敏肌钙蛋白T(high-sensitivity troponin T,hs-cTnT) > 3 ng/L(P < 0.01)、HEART评分(P < 0.01)、TIMI评分(P < 0.01)及GRACE评分(P < 0.01)在两组间差异有统计学意义,见表 1。
| 指标 | 总样本 (n=446) |
NSTEMI患者 (n=109) |
非心梗心源性胸痛患者(n=337) | 检验值 | P值 |
| 年龄[M (QL, QU)] | 66(60, 74) | 67(60, 79) | 65(60, 73) | -1.402 | 0.161 |
| 男性(例,%) | 282(63.2) | 90(82.6) | 192(57) | 14.824 | < 0.01 |
| 高血压(例,%) | 256(57.4) | 61(56) | 195(57.9) | 0.122 | 0.728 |
| 糖尿病(例,%) | 127(28.5) | 37(33.9) | 90(26.7) | 2.119 | 0.146 |
| 高脂血症(例,%) | 42(9.4) | 6(5.5) | 36(10.7) | 2.589 | 0.108 |
| 吸烟史(例,%) | 102(22.9) | 32(29.4) | 70(20.8) | 3.442 | 0.064 |
| 冠状动脉疾病史(例,%) | 202(45.3) | 61(56) | 141(41.8) | 6.63 | 0.010 |
| 既往心梗史 | 116(26) | 36(33) | 80(23.7) | 3.692 | 0.055 |
| 既往血运重建史 | 8(1.8) | 3(2.8) | 5(1.5) | 0.205 | 0.386 |
| 外周动脉疾病史(例,%) | 9(2) | 0(0) | 9(2.7) | 1.774 | 0.183 |
| 既往卒中史(例,%) | 30(6.7) | 8(7.3) | 22(6.5) | 0.082 | 0.941 |
| 患≥3个危险因素(例,%) | 164(36.8) | 51(46.8) | 113(33.5) | 6.226 | 0.013 |
| 心搏骤停(例,%) | 3(0.7) | 2(0.9) | 3(0.9) | 0.642 | 0.725 |
| 心率[M (QL, QU)] | 82(73, 90) | 80(71.5, 90) | 83(73, 91) | -1.185 | 0.236 |
| 收缩压[M (QL, QU)] | 148(130, 161.25) | 144(124.5, 161) | 149(132.5, 162) | 0.435 | 0.510 |
| 血肌酐[M (QL, QU)] | 75(61, 87) | 80(66.5, 98) | 73(60, 85) | -3.313 | 0.001 |
| 心电图ST段抬高(例,%) | 21(4.7) | 0(0) | 21(6.2) | 7.128 | 0.008 |
| ST段压低(例,%) | 138(30.9) | 51(46.8) | 87(25.8) | 16.954 | < 0.01 |
| T波倒置(例,%) | 170(38.1) | 60(55) | 110(32.6) | 17.528 | < 0.01 |
| 左束支传导阻滞(例,%) | 1(0.2) | 0 (0) | 1(0.3) | — | 0.570 |
| 心电图无明显异常(例,%) | 185(41.5) | 24(22) | 161(47.8) | 22.508 | < 0.01 |
| hs-cTnT > 3 ng/L(例,%) | 127(28.5) | 98(89.9) | 29(8.6) | 265.138 | < 0.01 |
| HEART评分[M (QL, QU)] | 6(5, 7) | 7(6, 8) | 5(4, 6) | -11.5 | < 0.01 |
| TIMI评分[M (QL, QU)] | 2(2, 3) | 3(3, 4) | 2(1, 3) | -8.817 | < 0.01 |
| GRACE评分[M (QL, QU)] | 115(95, 138) | 132(111, 152) | 109(92, 129) | -6.309 | < 0.01 |
将NSTEMI中7 d发生MACEs的98例(89.9%)和未发生的11例(10%)患者的基线资料、临床数据及实验室检查等进行单因素分析,结果显示卒中既往史(P=0.039)、hs-cTnT > 3 ng/L(P=0.047)差异有统计学意义,但HEART评分(P=0.303)、TIMI评分(P=0.066)及GRACE评分(P=0.77)差异无统计学意义,见表 2。
| 指标 | 总样本(n=109) | 7 d MACE组(n=98) | non-7d MACE组(n=11) | 检验值 | P值 |
| 年龄[M (QL, QU)] | 67(60, 79) | 67(60, 78) | 63(57, 85) | -0.493 | 0.622 |
| 男性(例,%) | 90(82.6) | 80(81.6) | 10(90.9) | 0.122 | 0.726 |
| 高血压(例,%) | 61(56) | 55(56.1) | 6(54.5) | 0.049 | 0.921 |
| 糖尿病(例,%) | 37(33.9) | 33(33.7) | 4(36.4) | 0.025 | 0.859 |
| 高脂血症(例,%) | 6(5.5) | 6(6.1) | 0(0) | — | 0.401 |
| 吸烟史(例,%) | 32(29.4) | 29(29.6) | 3(27.3) | 0.850 | 0.873 |
| 冠状动脉疾病史(例,%) | 61(56) | 56(57.1) | 5(45.5) | 0.177 | 0.461 |
| 既往心梗史 | 36(33) | 33(33.7) | 3(27.3) | 0.008 | 0.670 |
| 既往血运重建史 | 3(2.8) | 3(3.1) | 0(0) | — | 0.558 |
| 外周动脉疾病史(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| 既往卒中史(例,%) | 8(7.3) | 5(5.1) | 3(27.3) | 4.260 | 0.039 |
| 患≥3个危险因素(例,%) | 51(46.8) | 47(48) | 4(36.4) | 0.534 | 0.467 |
| 心搏骤停(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| 心率[M (QL, QU)] | 80(71.5, 90) | 80(71.75, 90) | 81(74, 87) | -0.206 | 0.836 |
| 收缩压[M (QL, QU)] | 144(124.5, 161) | 144.5(124.75, 161) | 135(119, 170) | 0.054 | 0.825 |
| 血肌酐[M (QL, QU)] | 80(66.5, 98) | 79(65.25, 98.5) | 85(73, 93) | -0.367 | 0.713 |
| 心电图ST段抬高(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| ST段压低(例,%) | 51(46.8) | 47(48) | 4(36.4) | 0.534 | 0.467 |
| T波倒置(例,%) | 60(55) | 52(53.1) | 8(72.7) | 0.853 | 0.216 |
| 左束支传导阻滞(例,%) | 0(0) | 0 (0) | 0(0) | — | 1.000 |
| 心电图无明显异常(例,%) | 24(22) | 22(22.4) | 2(18.2) | 0.004 | 0.747 |
| hs-cTnT > 3 ng/L(例,%) | 98(89.9) | 90(91.8) | 8(72.7) | 2.153 | 0.047 |
| HEART评分[M (QL, QU)] | 7(6, 8) | 7(6, 8) | 7(5, 8) | -1.030 | 0.303 |
| TIMI评分[M (QL, QU)] | 3(3, 4) | 3(3, 4) | 3(2, 4) | -1.838 | 0.066 |
| GRACE评分[M (QL, QU)] | 132(111, 152) | 133(112, 151.25) | 126(100, 158) | -0.292 | 0.770 |
将卒中既往史、hs-cTnT > 3 ng/L、年龄和性别纳入多因素Logistic回归分析,显示卒中既往史和hs-cTnT > 3 ng/L为NSTEMI患者7 d发生MACEs的独立因素,见表 3。
| 因素 | OR | 95% CI | P值 |
| 年龄 | 0.989 | 0.931~1.050 | 0.712 |
| 性别 | 3.065 | 0.327~28.698 | 0.326 |
| 卒中既往史 | 0.097 | 0.016~0.593 | 0.012 |
| hs-cTnT升高 | 6.665 | 1.314~33.812 | 0.022 |
将NSTEMI中28 d发生MACEs的101例(92.6%)和未发生的8例(7.3%)患者的基线资料、临床数据及实验室检查等进行单因素分析,结果显示卒中既往史(P=0.007)、心电图ST段压低(P=0.044)、hs-cTnT > 3 ng/L(P=0.008)及TIMI评分(P=0.036)差异有统计学意义,但HEART评分(P=0.122)和GRACE评分(P=0.413)差异无统计学意义,见表 4。
| 指标 | 总样本 (n=109) |
28 d MACE组 (n=101) |
non-28d MACE组(n=8) | 检验值 | P值 |
| 年龄[M (QL, QU)] | 67(60, 79) | 67(60, 78) | 71.5(57.75, 84.75) | -0.709 | 0.478 |
| 男性(例,%) | 90(82.6) | 83(82.2) | 7(87.5) | 0.005 | 0.941 |
| 高血压(例,%) | 61(56) | 57(56.4) | 4(50) | 0.000 | 0.725 |
| 糖尿病(例,%) | 37(33.9) | 33(32.7) | 4(50) | 0.370 | 0.321 |
| 高脂血症(例,%) | 6(5.5) | 6(5.9) | 0(0) | — | 0.480 |
| 吸烟史(例,%) | 32(29.4) | 30(29.7) | 2(25) | 0.015 | 0.780 |
| 冠状动脉疾病史(例,%) | 61(56) | 56(55.4) | 5(62.5) | 0.000 | 0.700 |
| 既往心梗史 | 36(33) | 33(32.7) | 3(37.5) | 0.012 | 0.781 |
| 既往血运重建史 | 3(2.8) | 3(3) | 0(0) | — | 1.000 |
| 外周动脉疾病史(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| 既往卒中史(例,%) | 8(7.3) | 5(5) | 3(37.5) | 7.258 | 0.007 |
| 患≥3个危险因素(例,%) | 51(46.8) | 47(46.5) | 4(50) | 0.032 | 0.851 |
| 心搏骤停(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| 心率[M (QL, QU)] | 80(71.5, 90) | 80(71.5, 90) | 81(72.5, 86.25) | -0.006 | 0.995 |
| 收缩压[M (QL, QU)] | 144(124.5, 161) | 144(123.5, 161) | 141(126.5, 167.5) | 0.171 | 0.926 |
| 血肌酐[M (QL, QU)] | 80(66.5, 98) | 79(64.5, 98) | 85.5(76.75, 120.75) | -1.046 | 0.296 |
| 心电图ST段抬高(例,%) | 0(0) | 0(0) | 0(0) | — | 1.000 |
| ST段压低(例,%) | 51(46.8) | 50(49.5) | 1(12.5) | 2.726 | 0.044 |
| T波倒置(例,%) | 60(55) | 55(54.5) | 5(62.5) | 0.005 | 0.661 |
| 左束支传导阻滞(例,%) | 0(0) | 0 (0) | 0(0) | — | 1.000 |
| 心电图无明显异常(例,%) | 24(22) | 22(21.8) | 2(25) | 0.054 | 0.833 |
| hs-cTnT > 3 ng/L(例,%) | 98(89.9) | 93(92.1) | 5(62.5) | 7.148 | 0.008 |
| HEART评分[M (QL, QU)] | 7(6, 8) | 7(6, 8) | 6(4.25, 8) | -1.544 | 0.122 |
| TIMI评分[M (QL, QU)] | 3(3, 4) | 3(2, 4) | 2(0.5, 3.75) | -0.819 | 0.036 |
| GRACE评分[M (QL, QU)] | 132(111, 152) | 132(113.5, 151.5) | 114.5(88, 157.25) | -2.099 | 0.413 |
将卒中既往史、心电图ST段压低、hs-cTnT > 3 ng/L及TIMI评分等因素纳入多因素Logistic回归分析,显示卒中既往史和TIMI评分为NSTEMI患者28 d发生MACEs的独立因素,见表 5。
| 因素 | OR | 95% CI | P值 |
| 年龄 | 0.946 | 0.862~1.037 | 0.233 |
| 性别 | 1.513 | 0.131~17.482 | 0.740 |
| 卒中既往史 | 0.025 | 0.002~0.255 | 0.002 |
| hs~cTnT升高 | 3.865 | 0.350~42.707 | 0.270 |
| TIMI评分 | 3.689 | 1.158~11.745 | 0.027 |
通过绘制ROC曲线比较HEART评分、TIMI评分及GRACE评分对NSTEMI患者28 d发生MACEs的预测作用(三个评分预测7 d MACEs的发生差异无统计学意义,故不再比较预测价值)。结果显示AUC面积分别为HEART评分0.659(95%CI:0.414~0.904),TIMI评分0.715(95%CI: 0.482~0.948),GRACE评分0.587(95%CI: 0.341~0.833),见图 1。

|
| 图 1 HEART、TIMI及GRACE评分预测NSTEMI患者28 d MACEs的ROC曲线 Fig 1 ROC curves of HEART, TIMI, GRACE scores predicting 28 d MACEs in NSTEMI patients |
|
|
随着心血管疾病发病率的逐年增高,胸痛也成为急诊室常见的主诉之一,胸痛病因涉及多个器官系统、病情严重差异大,成为困扰全球急诊科和心脏科医生的难题[10]。其中,ACS是最常见的高危胸痛之一,具有较高的致死致残率,早期识别和治疗可明显降低病死率,改善远期预后。但是,ACS易与其他胸痛疾病如主动脉综合征、肺栓塞等混淆,极易漏诊误诊、错过早期治疗时间窗,导致严重后果。研究显示,只有10%~15%的胸痛患者最终被诊断为急性心肌梗死或其他高危胸痛,约70%的患者最终除外高危胸痛或未发现任何疾病[11-13]。因此,临床上低危胸痛患者的滞留、高危胸痛患者治疗延迟的现象日益严重[14],这也加重了急诊科/心脏科医生每日面对的诊疗压力,迫切需要便捷有效的临床辅助决策工具。
HEART评分来源于荷兰4所医院2 161例胸痛患者的回顾性研究,现多用于急诊室胸痛患者危险分层。一篇纳入了25项应用HEART评分的系统综述Meta分析了25 266例胸痛患者,证实HEART评分预测胸痛患者短期MACEs(包括再发心肌梗死、需要血运重建、心绞痛不能缓解及任何原因死亡事件)具有较高的灵敏度、阴性预测值和阴性似然比[15-16]。TIMI评分采用多因素Logistic回归分析法筛选出的对急性冠脉综合征预后具有独立预测作用的因素作为变量,相关研究提示TIMI评分与ACS患者30 d以及1年的病死率有较好的相关性[14, 17-18]。GRACE评分来自于全球冠脉事件登记前瞻性研究,来自多个国家多个中心的ACS患者的数量日益叠加,用于ACS患者入院及出院时危险评估及结局预测[18]。HEART评分、TIMI评分及GRACE评分因简便可操作,成为急诊科和心脏科医生的临床决策工具[19]。
目前一些研究证明HEART评分对于胸痛或者ACS患者的危险分层及MACEs发生的预测作用较TIMI及GRACE评分有更好的表现[20-21],但比较HEART评分、TIMI评分及GRACE评分在NSTEMI的临床决策中作用的研究不多。NSTEMI作为ACS的重要疾病形式,较STEMI有着心电图变化不明显,因而不易被心电图检测出来的隐蔽性,但仍有着较高的病死率且易与心肌炎、心肌桥、变异型心绞痛等疾病混淆[22],即便是hs-cTnT也难区分急性心肌梗死及其他能导致心肌损伤的疾病[19],且肌钙蛋白需要间隔1~6 h随访检测[23],NSTEMI临床上一般需要根据病史、体征、实验室检查进行风险评估决定进一步治疗方案。本研究纳入的NSTEMI和非心梗心源性胸痛患者相比,HEART评分、TIMI评分和GRACE评分以及患者冠心病既往史、心电图、hs-cTnT等多项临床数据两组间差异有统计学意义;提示HEART评分、TIMI评分和GRACE评分可用于急诊胸痛患者中NSTEMI的危险评估和指导胸痛患者进行危险分层。为进一步比较这三种评分对NSTEMI患者发病后近期MACEs的预测价值,本研究将NSTEMI患者近期是否发生MACEs进行亚组分析,发现TIMI评分、既往卒中史、hs-cTnT升高以及心电图ST段压低是NSTEMI患者发病后28 d发生MACEs的影响因素,且TIMI评分的AUC面积高于HEART评分和GRACE评分,提示TIMI评分对NSTEMI患者发生MACEs预测价值优于HEART评分及GRACE评分。本研究中HEART评分及GRACE评分表现不及TIMI评分,推测原因是由于HEART及GRACE评分中缺血性心电图表现占有较大比重,而NSTEMI患者的心电图往往变化不如STEMI明显,这也从一定程度解释了为何本研究结果仅TIMI评分对NSTEMI患者28 d发生MACEs有独立预测价值。
本研究也存在一定的局限性,患者资料来源于单中心,样本量仍偏少,为回顾性研究,期望有更多前瞻性、多中心、大样本量的研究进一步证实本研究的结论。
作者贡献声明 俞尧:负责整个研究的设计、实施及文章撰写修改;陈东旭:实施研究、采集数据、统计分析;廖凤卿:实施研究、采集数据、统计分析;曾湘鹏:实施研究、采集数据、统计分析;杨炎:分析/解释数据、统计分析;周思颖:分析/解释数据、对学术问题进行解答;慕婉晴:分析/解释数据、对学术问题进行解答;周燕南:分析/解释数据、对学术问题进行解答;顾国嵘:批评审阅试验内容、提供经费并回答学术问题;宋振举:对文章的知识性内容作批评性审阅、获取研究经费、行政技术或材料支持;姚晨玲:指导研究的设计及实施、提供经费、回答学术问题并修改文章;童朝阳:行政技术或材料支持、指导;姚晨玲和顾国嵘为共同通信作者
利益冲突 所有作者均声明不存在利益冲突
| [1] | 中国医师协会急诊医师分会, 中华医学会心血管病学分会, 中华医学会检验医学分会. 急性冠脉综合征急诊快速诊治指南(2019)[J]. 中华急诊医学杂志, 2019, 28(4): 421-428. DOI:10.3760/cma.j.issn.1671-0282.2019.04.003 |
| [2] | Rodriguez F, Mahaffey KW. Management of patients with NSTE-ACS: A Comparison of the Recent AHA/ACC and ESC Guidelines[J]. J Am Coll Cardiol, 2016, 68(3): 313-321. DOI:10.1016/j.jacc.2016.03.599 |
| [3] | 中华医学会急诊医学分会, 中国医疗保健国际交流促进会胸痛分会. 急性胸痛急诊诊疗专家共识[J]. 中华急诊医学杂志, 2019, 28(4): 413-420. DOI:10.3760/cma.j.issn.1671-0282.2019.04.002 |
| [4] | Münzel T, Heusch G. Chest pain unit network in Germany: its effect on patients with acute coronary syndromes[J]. J Am Coll Cardiol, 2017, 69(19): 2459-2460. DOI:10.1016/j.jacc.2017.03.562 |
| [5] | Post F, Giannitsis E, Riemer T, et al. Pre- and early in-hospital procedures in patients with acute coronary syndromes: first results of the "German chest pain unit registry"[J]. Clin Res Cardiol, 2012, 101(12): 983-991. DOI:10.1007/s00392-012-0487-4 |
| [6] | Pines JM, Isserman JA, Szyld D, et al. The effect of physician risk tolerance and the presence of an observation unit on decision making for ED patients with chest pain[J]. Am J Emerg Med, 2010, 28(7): 771-779. DOI:10.1016/j.ajem.2009.03.019 |
| [7] | Cenko E, Yoon J, Kedev S, et al. Sex differences in outcomes after STEMI[J]. JAMA Intern Med, 2018, 178(5): 632. DOI:10.1001/jamainternmed.2018.0514 |
| [8] | Jiang J, Tian NL, Cui HB, et al. Post-dilatation improves stent apposition in patients with ST-segment elevation myocardial infarction receiving primary percutaneous intervention: A multicenter, randomized controlled trial using optical coherence tomography[J]. World J Emerg Med, 2020, 11(2): 87-92. DOI:10.5847/wjem.j.1920-8642.2020.02.004 |
| [9] | Foy AJ, Liu GD, Davidson WRJr, et al. Comparative effectiveness of diagnostic testing strategies in emergency department patients with chest pain[J]. JAMA Intern Med, 2015, 175(3): 428-436. DOI:10.1001/jamainternmed.2014.7657 |
| [10] | Fanaroff AC, Rymer JA, Goldstein SA, et al. Does this patient with chest pain have acute coronary syndrome?: The rational clinical examination systematic review[J]. JAMA, 2015, 314(18): 1955-1965. DOI:10.1001/jama.2015.12735 |
| [11] | Christenson J, Innes G, Mcknight D, et al. Safety and efficiency of emergency department assessment of chest discomfort[J]. CMAJ, 2004, 170(12): 1803-1807. DOI:10.1503/cmaj.1031315 |
| [12] | Christ M, Dormann H, Enk R, et al. Chest pain units or chest-pain-algorithmus?[J]. Med Klin Intensivmed Notfmed, 2014, 109(7): 495-503. DOI:10.1007/s00063-013-0342-z |
| [13] | 宋莉, 胡大一, 杨进刚, 等. 北京市急性心肌梗死患者决定就医延迟的影响因素[J]. 中华内科杂志, 2008, 47(4): 284-287. DOI:10.3321/j.issn:0578-1426.2008.04.008 |
| [14] | Sabatine MS, Antman EM. The thrombolysis in myocardial infarction risk score in unstable angina/non-ST-segment elevation myocardial infarction[J]. J Am Coll Cardiol, 2003, 41(4): S89-S95. DOI:10.1016/s0735-1097(02)03019-x |
| [15] | Poldervaart JM, Reitsma JB, Backus BE, et al. Effect of using the HEART score in patients with chest pain in the emergency department: a stepped-wedge, cluster randomized trial[J]. Ann Intern Med, 2017, 166(10): 689-697. DOI:10.7326/m16-1600 |
| [16] | Laureano-Phillips J, Robinson RD, Aryal S, et al. HEART score risk stratification of low-risk chest pain patients in the emergency department: a systematic review and meta-analysis[J]. Ann Emerg Med, 2019, 74(2): 187-203. DOI:10.1016/j.annemergmed.2018.12.010 |
| [17] | Carlton EW, Pickering JW, Greenslade J, et al. Assessment of the 2016 National Institute for Health and Care Excellence high-sensitivity troponin rule-out strategy[J]. Heart, 2018, 104(8): 665-672. DOI:10.1136/heartjnl-2017-311983 |
| [18] | Pieper KS, Gore JM, Fitzgerald G, et al. Validity of a risk-prediction tool for hospital mortality: the Global Registry of Acute Coronary Events[J]. Am Heart J, 2009, 157(6): 1097-1105. DOI:10.1016/j.ahj.2009.04.004 |
| [19] | Blankenberg S, Salomaa V, Makarova N, et al. Troponin I and cardiovascular risk prediction in the general population: the BiomarCaRE consortium[J]. Eur Heart J, 2016, 37(30): 2428-2437. DOI:10.1093/eurheartj/ehw172 |
| [20] | Poldervaart JM, Langedijk M, Backus BE, et al. Comparison of the GRACE, HEART and TIMI score to predict major adverse cardiac events in chest pain patients at the emergency department[J]. Int J Cardiol, 2017, 227: 656-661. DOI:10.1016/j.ijcard.2016.10.080 |
| [21] | 黄振华, 肖孝勇, 叶子, 等. 比较HEART、GRACE评分对急诊科急性胸痛患者30天MACE预测价值[J]. 中华急诊医学杂志, 2019, 28(2): 203-207. DOI:10.3760/cma.j.issn.1671-0282.2019.02.015 |
| [22] | Roffi M, Patrono C, Collet JP, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2016, 37(3): 267-315. DOI:10.1093/eurheartj/ehv320 |
| [23] | Neumann JT, Twerenbold R, Ojeda F. Application of high-sensitivity troponin in suspected myocardial infarction[J]. N Engl J Med, 2019, 380(26): 2529-2540. DOI:10.1056/NEJMoa1803377 |
 2020, Vol. 29
2020, Vol. 29