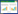我国当前的临床医学教育模式为专业学位硕士研究生教育与住院医师规范化培训并轨培养。对于急诊医学专业而言,面对的患者往往病情危重、复杂,需要在短时间内对病情做出准确、全面的评估及正确的处置,难度高且具有很高的风险性。因此,急诊医师的培养面临着很大的挑战[1]。本文以一例急性肺血栓栓塞症(pulmonary thromboembolism,PTE)的教学查房为例,展示了如何引导研究生依据现有数据剖析问题,并结合病理生理知识梳理出临床诊治思路,希望能够为培养急诊医师临床思维带来一些启发。
这是一例64岁的女性患者, 主因“胸闷、憋气4年,加重2周”入院。4年前患者因“活动后胸闷、憋气”外院行肺通气灌注扫描提示双肺多发PTE(累计4个肺段及1个亚肺段),诊断“急性PTE”,当时未行肺动脉增强CT(computed tomography pulmonary angiogram,CTPA)检查CTPA检查)。住院抗凝治疗,症状好转出院。院外长期口服华法林5.25 mg,睡前口服,最初3年规律监测凝血指标,基本达标(INR 2~3)。患者初次发病没有明显诱因,对坚持使用抗凝药物具体原因不清楚,4年间活动耐力基本恢复发病之前水平。近1年自行调整华法林剂量于3~5.25 mg/d,间断服药(间隔时间2~3 d不等)。2周前再次出现胸闷、憋气症状,伴轻度胸痛(与呼吸相关),无黑矇、头晕、晕厥、咯血等。凭借主观感觉恢复华法林剂量(5.25 mg/d),症状持续不缓解就诊于本院急诊。入院前连续两次凝血五项:PT 21.9~25.2 s,APTT 39.0~38.7 s,INR 1.88~2.16,D-Dimer 918~1230 ng/mL;CTPA提示“多发肺栓塞,累及双侧肺动脉主干及其分支”(图 1-7所示),心电图提示:窦性心动过缓(图 8所示)。为进一步诊治收入本科。

|
| 图 8 心电图提示窦性心动过缓,T Ⅲ |
|
|
既往史及个人史:高脂血症病史3年。否认下肢制动。否认家族史。入院查体:P 56次/min,BP110/70 mmHg。未见颈静脉怒张,心肺腹部查体未见异常,双下肢无水肿。入院后血常规、肝肾功能、电解质、TNI、BNP均正常。血气分析(鼻导管吸氧,Flow 2 L/min):pH 7.417,PaCO2 38.9 mmHg,PaO2 83.2 mmHg,SaO2 96.4%;凝血五项:PT 43 s,APTT 41.2 s,INR 3.62,D-Dimer 821 ng/mL。超声心动图提示:左心室舒张功能受限,余未见异常。双下肢深静脉彩超提示:左侧小腿肌间静脉血栓形成。入院诊断:胸闷原因待查:肺血栓栓塞症(复发可能性大);下肢静脉血栓形成;高脂血症;窦性心动过缓。
在教学查房过程中,急诊住院医师提出了三个问题:①“胸闷原因待查”收住院,就诊时INR达标、D-Dimer虽高于正常范围但升高并不明显,PTE复发的诊断是否成立?②根据患者症状与化验检查如何排除慢性栓塞性肺动脉高压(chronic thromboembolism pulmonary hypertension, CTEPH)?③PTE危险分层评估为低危,为什么还需住院治疗?在回答这些问题的过程中,结合化验检查指标的意义引导住院医师建立临床思维,梳理病理生理知识。
1 PTE复发是否为本次“胸闷”的主要诊断?本例患者住院后围绕着“胸闷”进行了一系列检查及检验,并没有发现导致胸闷的其他疾病。由于初次发病及治疗期间均没有CTPA检查结果,本次CTPA结果明确提示主肺动脉内充盈缺损这就为PTE复发还是原有的肺栓塞已发展为慢性的诊断增加了巨大的难度。除此之外,连续三次凝血检查均提示INR在治疗达标状态,且D-Dimer水平并没有显著升高,是否支持PTE复发?
1.1 知识点1如何解释症状与INR的关系回顾患者的病史有这样一个特点:该患者近1年“仅凭感觉”自行决定抗凝药物剂量;而抗凝治疗不正规正是导致PTE复发的原因之一。另一方面,患者来诊时已经有两周不适的病史,并自行增加了华法林剂量,所以,我们有理由推测2周之前患者可能存在INR不达标及D-Dimer显著异常,在就诊时已经属于自行增加药物剂量之后且INR已达标、D-Dimer较前也有所下降。
1.2 知识点2D-Dimer水平与CTPA显示的血栓负荷不相匹配会存在哪些可能:①陈旧血栓。但该患者不伴有肺动脉压力升高、右心室扩张等证据,很难自圆其说;②新鲜血栓因有效的抗凝治疗D二聚体转阴或者下降[2-3]。正如本例来诊时INR已经达标也更加支持病程可能处于新鲜血栓清除过程中;③继发纤溶功能差,导致D-Dimer处于较低的水平[4]。该患者入院后的凝血-纤溶功能的指标:凝血酶-抗凝血酶复合物(TAT)显著升高,提示凝血仍处于高凝状态;而反映纤溶功能的血浆纤溶酶-α抗纤溶酶复合物、血浆纤溶酶原活性均处于正常范围,这样的反差就提示了患者本次复发存在内在凝血机制异常(凝血与纤溶功能不匹配)。
2 CTEPH能否直接排除?在这部分需要学生掌握如何通过现有证据明确或排除CTEPH;另一方面引申出右心室的特点,帮助学生在了解左心室时还需关注右心室。
2.1 是否存在CTEPH的临床征象?本例有明确的PTE基础疾病及不正规治疗史,需要与CTEPH鉴别。但是我们可以通过以下几点影像学表现否定CTEPH的可能性[5]:超声心动图既没有右心室流出道明显增宽,也没有显示三尖瓣反流;心电图没有明确的右心室负荷过重的表现;CTPA肺动脉横径小于主肺动脉横径(图 1),右心室的横径小于左心室(房室瓣水平,图 2)。除此之外,还需要帮助学生学会如何通过CTPA影像学征象判断急性和慢性PTE[6-8]:①急性:马鞍征、环征、轨道征、偏心性充盈缺损与血管壁之间的夹角呈锐角均提示新鲜血栓;闭塞血管管径大于相邻同级别通畅的肺动脉管径。②慢性:偏心性充盈缺损边缘光滑,与血管壁之间的夹角呈钝角多见于慢性血栓;闭赛血管管径变细,管壁偏心增厚,可见钙化,管腔明显小于同级别通畅的肺动脉。
2.2 如何从病理生理角度及右心室特点排除CTEPH?基于胚胎起源完全不同,右心室与左心室的结构、功能及病理生理变化完全不同[9]。右心室作为回心血的容纳结构,具有室壁薄、容量大的特点。它的收缩压是体循环压力的1/6,源于高容、低阻的肺循环阻力,这使得右心室对后负荷(肺循环阻力)的变化极其敏感。在急性PTE中面临后负荷急剧增加时,右心室只能靠扩张来缓冲,完全不可能通过增加室壁厚度、增加收缩力来代偿[10]。而在慢性的后负荷增加时,右心室有机会通过逐渐增加室壁厚度、增加右心室的收缩力,克服不断增加的肺循环阻力。回到本案例,并没有上述表现,所以不支持CTEPH的存在。
3 PTE危险分层为低危,有没有必要住院治疗?依据2019年ESC[11]对PTE的危险分层,评估本例为低危PTE患者,原则上没有必要住院治疗。但是,在是否需要住院治疗的标准中,有一个可操作性极强的Hestia标准[12]有必要关注。Hestia标准共包括11项,凡是存在任何一项均不适合居家治疗,其中一项即为:肺栓塞是在抗凝治疗中确诊?很显然,本例患者在抗凝治疗中再次发生PTE事件,理应住院治疗进一步查找原因。
4 总结急诊工作中会遇到很多似是而非的现象,在初步判断为某一个系统疾病时,容易形成惯性思维,难以做到系统观察,更不利于急诊医师的成长。本案例面对着PTE复发还是CTEPH两个治疗截然不同的诊断,引导青年医师通过对右心室解剖结构、病生理状态的改变特点排除了CTEPH,对低危PTE患者及时收住院检查,均来源于强大的基础知识背景[13]。虽然本病例并不复杂,但面临一系列似乎有些矛盾的检验、检查结果,需要帮助研究生系统梳理知识,形成急诊危重症诊疗思维,提高临床实践能力。
本文相关教学视频见附录,可点击中华急诊网(本文相关链接)观看
利益冲突 作者声明无利益冲突。
| [1] | 唐子人, 杭晨晨, 邵瑞, 等. 急诊医学专业学位"双轨合一"培养的现状及建议[J]. 中国病案, 2015, 16(2): 85-87. DOI:10.3969/j.issn.1672-2566.2015.02.033 |
| [2] | "D-二聚体检测"急诊临床应用专家共识组. D-二聚体检测急诊临床应用专家共识[J]. 中华急诊医学杂志, 2013, 22(8): 827-836. DOI:10.3760/cma.j.issn.1671-0282.2013.08.003 |
| [3] | 李丹丹, 马聪. D二聚体检测的临床应用进展[J]. 血栓与止血学, 2011, 17: 138-141, 144. |
| [4] | 刘春萍. 肺栓塞危险因素[J]. 基层医学论坛, 2009, 13(4): 164-165. DOI:10.3969/j.issn.1672-1721.2009.04.041 |
| [5] | 王丹丹, 米玉红. 步入肺循环——从慢性血栓栓塞性肺动脉高压开始[J]. 中华急诊医学杂志, 2018, 27(008): 833-839. DOI:10.3760/cma.j.issn.1671-0282.2018.08.003 |
| [6] | 古丽菲拉·海克甫, 木合拜提·买合苏提, 王燕林, 等. 双源CT肺动脉造影在慢性肺栓塞中的应用价值[J]. 新疆医科大学学报, 2016, 39(5): 615-618. DOI:10.3969/j.issn.1009-5551.2016.05.022 |
| [7] | 朱力, 王建国, 刘敏, 等. 急性肺栓塞患者的血栓分布特征分析[J]. 中华结核和呼吸杂志, 2012, 35(11): 833-836. DOI:10.3760/cma.j.issn.1001-0939.2012.11.011 |
| [8] | 谢万木, 刘敏, 杨宏伟, 等. 慢性血栓栓塞性肺动脉高压患者CT肺血管造影的特征[J]. 中华医学杂志, 2020, 7(26): 2012-2017. DOI:10.3760/cma.j.cn112137-20200313-00736 |
| [9] | 米玉红. 右心室功能——从解剖、病生理到临床实践[J]. 中华急诊医学杂志, 2017, 26(8): 839-850. DOI:10.3760/cma.j.issn.1671-0282.2017.08.001 |
| [10] | 曾艳红, 刘海涛, 郭志军, 等. 急性肺动脉栓塞患者心脏CT测量研究[J]. 中华急诊医学杂志, 2019, 28(2): 236-240. DOI:10.3760/cma.j.issn.1671-0282.2019.02.022 |
| [11] | Konstantinides SV, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS)[J]. Eur Heart J, 2020, 41(4): 543-603. DOI:10.1093/eurheartj/ehz405 |
| [12] | Zondag W, Mos IC, Creemers-Schild D, et al. Outpatient treatment in patients with acute pulmonary embolism: the Hestia Study[J]. J Thromb Haemost, 2011, 9(8): 1500-1507. DOI:10.1111/j.1538-7836.2011.04388.x |
| [13] | 北京急诊医学学会血栓与止血分会. 中国急诊医师对静脉血栓栓塞症诊治的认知现状及分析[J]. 中华急诊医学杂志, 2020, 29(8): 1082-1086. DOI:10.3760/cma.j.issn.1671-0282.2020.08.011 |
 2021, Vol. 30
2021, Vol. 30