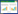2. 厦门医学院附属第二医院重症医学科 361021
创伤是临床常见的危急病症,全球每年因创伤而死亡的人数>500万[1-2]。Gruen等[3]发现30%~40%创伤患者因失血过多而死亡,而创伤性凝血病是创伤致死的重要原因。及时补充血液成分和促凝物质治疗以稳定血压和重建凝血机制的治疗可以有效延缓病情进展,提高生存率。由于血液制品的输注容易受到地域性、实效性的限制,完善的急救和血制品流转机制仍是提高救治率的关键所在。近年来大量输血协议[4](massive transfusion protocols, MTP)被越来越多应用于临床,MTP是对严重出血的患者实行优化复苏管理模式、纠正凝血病的一种经验性治疗,旨在建立一个可重复的制度体系,使血制品从血库更加有效的输送到临床。然而目前国内有关MTP的研究[5-7]主要集中在血液输注的成分和输注最佳比例方面,对于MTP启动的指征和时间点上的研究少有报道。Farooq等[8]认为对于需要接受MTP干预的大量出血患者来说,及早接受输血可能比输血更为关键。本研究通过分析重度创伤患者首次输血时机对患者救治的效果以探讨规范MTP建设的必要性和意义。
1 资料与方法 1.1 一般资料 1.1.1 入选标准年龄≥16岁;明确外伤史;筛查研究对象,针对6个损伤部位(头颈、胸部、腹部、脊柱、四肢和体表)分为1~5分,然后对三个损伤最重的脏器评分进行平方其平方之和即为ISS分值,分值范围0~75分。根据损伤严重度评分(ISS)评分≥16为重度创伤患者。
1.1.2 排除标准存在已知的先天性凝血功能紊乱;存在中重度肝病;正在接受抗凝治疗者;院前心肺复苏者。
1.1.3 研究方法回顾性分析2017年1月至2019年12月厦门医学院附属第二医院收治的重度创伤患者73例,42例在28 d死亡的患者为死亡组,其余31例为存活组,比较两组患者入院后首次采血的凝血、血常规等各项指标差异。73例重度创伤患者从受伤到患者输注血制品的时间差为Δt,根据Δt是否大于4 h将患者分为首次输血4 h内组(n=26)和首次输血大于4 h组(n=47),比较两组患者的28 d病死率和输注血制品总量,其中输注血制品总量计算方法为1U红细胞约200 mL血制品,1U冷沉淀约30 mL,1治疗量血小板约250 mL。分别采用各凝血、血常规指标以及Δt对73例重度创伤患者28 d病死率进行预测分析。
1.2 伦理学审核本研究符合医学伦理学标准,并得到医院伦理委员会的批准(2018014),所有检测已获得患者和(或)家属的知情同意。
1.3 观察指标及方法TEG检测(入院后首次检测指标包括:R、Angle、MA)检测TEG的同时,检测凝血功能相关指标:凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、D二聚体(D-D)、纤维蛋白原(Fbg)血常规指标:血红蛋白(Hb)、血小板(PLT)和PH值。
1.4 统计学方法所有数据应用SPSS 20.0统计软件进行分析。计量数据采用非参数Mann-Whitney U检验。传统凝血指标与血栓弹力图指标以评判标准确定概率,采取χ2检验;并对各凝血指标预测28 d病死率做二分类logistic回归分析和ROC曲线分析,以P < 0.05为差异有统计学意义。
2 结果 2.1 基础资料比较我院三年间共收治重度创伤患者73例,其中以颅脑外伤为主型(颅脑伤组)患者有27例,其他以胸腹联合伤或多发性骨折为主的患者(非颅脑伤组)有46例。具体资料描述见表 1。
| 指标 | 数值 |
| 年龄(岁) | 39(16, 66) |
| 性别(男/女) | 48/25 |
| ISS评分 | 19(16, 36) |
| 颅脑伤为主型(n) | 27/73 |
| 胸腹联合伤为主型(n) | 46/73 |
| 平均动脉压(mmHg) | 87(80, 96) |
| 呼吸频率(次/min) | 24(18, 40) |
| pH | 7.18(6.80, 7.42) |
| 血小板(×109/L) | 98(21, 242) |
| 血红蛋白(g/L) | 62(25, 140) |
| 病死率(%) | 57.53%(42/73) |
| 注:数据描述为中位数(最小值,最大值) | |
重度创伤患者各项凝血指标及Δt比较结果显示,死亡组与存活组相比,PLT、Angle、MA、Fbg均明显降低(P < 0.05或P < 0.01),而APTT和DD则明显增高(P < 0.05或P < 0.01),Δt明显增高(P < 0.01),见表 2。
| 指标 | 存活组(n=31) | 死亡组(n=42) | P值 | Z值 |
| HB(g/L) | 82(58, 121) | 71(42, 105) | 0.063 | -1.859 |
| PLT (×109/L) | 132(69, 242) | 86(19, 144) | 0.003 | -2.974 |
| R (min) | 11(4.1, 20) | 13(4.2, 26) | 0.232 | -1.195 |
| Angle | 51(30, 77) | 40.5(24, 56) | 0.02 | -2.333 |
| MA(mm) | 44(30.5, 67) | 33.5(21, 53) | 0.007 | -2.718 |
| APTT(s) | 46(28, 88) | 65(38, 128) | 0.009 | -2.623 |
| PT(s) | 16.2(11.5, 27) | 18(11.6, 58) | 0.318 | -0.999 |
| DD(ng/mL) | 7002(249, 50 712) | 18532(960, 71 175) | 0.048 | -1.981 |
| Fbg(g/L) | 1.2(0.2, 2.48) | 0.9(0.2, 2.12) | < 0.01 | -4.205 |
| Δt(h) | 4.3(0.2, 10.5) | 6.2(1.1, 12.8) | < 0.01 | -3.982 |
| 注:数据描述为中位数(最小值,最大值) | ||||
73例重度创伤患者有26例从受伤到首次输血时间差在4 h内,而47例在首次输血时间差大于4 h,与首次输血大于4 h组比较发现首次输血4 h内组患者输注血制品总量明显减少(P < 0.01),病死率也明显降低(P < 0.05),见表 3。
| 指标 | 首次输血4 h内组(n=26) | 首次输血大于4 h组(n=47) | χ2或Z值 | P值 |
| 输注血制品总量(mL) | 2 800(1 350, 3 700) | 3 050(1 600, 5 600) | -3.705 | 0.000 |
| 28 d病死率(n, %) | 10(38.46) | 31(65.96) | 5.157 | 0.029 |
| 注:数据描述为中位数(最小值, 最大值) | ||||
31例存活组和42例死亡组患者首次输血时间分布比较发现,与存活组比较,死亡组中首次输血时间大于4 h患者明显增多(P < 0.01),见表 4。
Fbg是患者28 d病死率的风险因素(P < 0.05),Δt是28 d病死率的保护因素(P < 0.05),其他指标对重度创伤患者预后无明显影响,见表 5。
| 指标 | Exp(B) | sig | P值 | EXP(B) 95%CI | |
| 下限 | 上限 | ||||
| PT | 1.140 | 2.264 | 0.132 | 0.961 | 1.352 |
| Fbg | 4.958 | 6.201 | 0.013 | 1.406 | 17.484 |
| APTT | 0.968 | 1.974 | 0.160 | 0.968 | 1.013 |
| HB | 1.008 | 0.402 | 0.526 | 1.008 | 1.034 |
| PLT | 1.003 | 0.315 | 0.575 | 1.003 | 1.013 |
| R | 1.068 | 0.688 | 0.407 | 1.068 | 1.246 |
| Angle | 1.009 | 0.022 | 0.883 | 1.009 | 1.144 |
| MA | 1.031 | 0.182 | 0.670 | 1.031 | 1.188 |
| Δt | 0.790 | 4.760 | 0.029 | 0.790 | 0.976 |
以Δt预测28 d死亡的ROC曲线显示:曲线下面积为0.746(95%CI:0.648~0.844)(P < 0.01),见图 1;以Fbg预测28 d生存的ROC曲线显示:曲线下面积为0.735(95%CI:0.630~0.832)(P < 0.01),见图 2。

|
| 图 1 Δt预测28 d病死率ROC曲线 |
|
|

|
| 图 2 Fbg预测28 d生存的ROC曲线 |
|
|
创伤死亡一般有三个高峰分布:第一个死亡高峰(大约50%)在受伤后几分钟之内;第二个死亡高峰(约30%)发生在数小时至48 h内;第三次死亡高峰发生在1~4周内(约15%)[9]。有研究认为目前约有40%的创伤患者因大出血死亡[10-11],是创伤致死的重要原因,严重创伤引起的凝血障碍能使病死率增加4倍。创伤引发的凝血紊乱主要以低凝高纤溶合并出血为主,及时补充血制品以确保在48 h内纠正凝血紊乱是关系到患者能否成功救治的关键所在。
本研究发现死亡组与存活组相比,PLT、Angle、MA、Fbg均明显降低(P < 0.05或P < 0.01),而APTT和DD则明显增高(P < 0.05或P < 0.01);死亡组的凝血状态在入院时明显差于存活组,凝血原料大幅减少,纤溶表现明显增强。相关研究认为创伤性凝血病[12-13]常见于严重创伤或大手术后并发凝血功能障碍的临床综合征。出血性休克、组织损伤相关的凝血酶-凝血调节蛋白复合物生成以及抗凝-纤溶途径的激活是创伤后早期急性凝血功能紊乱三大重要因素,其中纤溶亢进引起的出血仍占据主导地位,所以准确识别重度创伤患者的纤溶状态和水平并针对性给予抗纤溶治疗就显得尤为重要。本研究logistic回归分析结果发现,Fbg是重度创伤患者28 d病死率的风险因素(P < 0.05)。说明Fbg的水平越低患者死亡的可能性越大,这也进一步证实了创伤患者纤溶亢进为主要表现,且纤溶程度越大患者死亡的风险越高的观点。
本研究分析重度创伤患者不同预后(结局)结果显示,死亡组从患者受伤到开始输血所间隔的时间Δt明显比存活组要长(P < 0.01);只有26例首次输血时间4 h内,而47例在首次输血大于4 h;与首次输血大于4 h组比较发现病死率明显降低(P < 0.05)。这说明首次输血时间和受伤时间间隔越短,患者被救治的可能性越大,但是目前重度创伤患者4h内血液输注率仍然不高。为此采用Δt对重度创伤患者28 d死亡进行预测,ROC曲线分析显示曲线下面积为0.746(95%CI:0.648~0.844)(P < 0.01),说明Δt对于28 d死亡是一个保护因素,Δt越短即补充血液制品的时间间隔越短患者的死亡风险越低,及时补充血制品是纠正凝血紊乱的前提和保障。与首次输血大于4 h组比较,首次输血4 h内组患者输注血制品总量明显减少(P < 0.01),这可能是归因输血过程中的密切监测和针对性的个性化的血液输注能够在短期纠正凝血紊乱的同时也缩短救治时间且减少输血量。由于本研究的样本量较少,对于重度创伤患者的病因如贯通伤与钝性伤的区别所引起的不同凝血表现未做深入描述分析,关于首次输血的最优输血方案结合凝血药物的使用情况仍有完善的空间,MTP的血液输注方案的优化实施仍然需要大量临床数据支撑来不断完善。由于MTP是对严重出血的患者实行优化复苏管理模式、纠正凝血病的一种经验性治疗,目的是使血制品从血库更加快速有效的输送到临床。虽然本研究中采用的输血方案与MTP并不完全符合,但本研究的结论缩短首次输血时间可以提高存活率并减少血制品的消耗,符合MTP管理模式的救治原则和预期目标。
MTP的出现对创伤出血患者的发病率和病死率产生了显著的积极影响[4]。MTP一般是O型红细胞+AB型血浆,没有经过交叉配血,一旦交叉配血的速度能够跟上失血和血液需求的速度,就停用MTP。MTP[14]的血液输注方案有很多优势,比如能够缩短首次血制品供应所需时间,尽快恢复血管内血容量,在复苏早期将凝血障碍降至最低等。但是MTP在实际实施过程中仍存在不少问题:首先,有可能引起短时间内输血指征判断不准确而过度输血而浪费宝贵的血液制品;其次,血浆与红细胞的理想比例仍然是一个有争议的问题,而且MTP并不可能满足每个创伤患者的个性化需求;最后,为保障MTP方案的有效实施,还需要社会体系医院体系等硬件系统的完善。关于MTP存在的问题英国血液学会(BSH)给出部分解决方案,指南[15]建议使用连续标准实验室测试(SLT),每30~60 min 1次,以监测临床常见的严重出血。目前重度创伤的救治仍然以积极救治原发病为前提,以紧急大量血液输注以及持续监测实验室指标为两大主要救治措施。但是所有救治的前提都是及早启动MTP方案,这就需要完善的严重创伤救治体系来保障。
目前国家也在全力推进胸痛中心、卒中中心、危重新生儿救治中心、危重孕产妇救治中心、创伤中心等“五大中心”建设,打造快速救治通道,着力提高疑难危重患者的救治能力。专家研究发现[16],目前国内严重创伤救治体系建设仍然存在一些问题比如:救护车到达事故现场时间平均24 min,最长150 min;院前转运时间平均45 min,最长181 min;进入医院后至少也需要17.5 min才能手术;大部分医院没有创伤救治中心和多发伤救治团队。所以目前的创伤救治体系仍然有待完善和发展,以便让创伤患者有更多存活机会。在国家大力发展五大中心的举措下,医院内部建立和完善MTP的绿色通道和规范流程非常必要。就目前医院内部的现状而言,可实施的几项方案如下:第一,目前大多数医院信息系缺少MTP体系,以至于重度创伤患者无法及时输注血制品,所以构建医院输血科MTP实施的信息系统是有效方案之一;第二,医院内部加强MTP演练,开通重度创伤患者绿色通道;尤其是近两年疫情期间,准确排查是否合并新冠病毒感染做好规范的医院流程管理和应急管理以确保重度创伤患者在院内得到及时有效规范的救治。第三,开展床旁检测(point of care testing, POCT),保证患者在运输中的检测结果的及时有效。院外区域性创伤救治体系的完善,不仅要积极落实急诊患者救治流程培训,提高整体区域救治水平,促进中心的建设和发展的同时也切实为提高创伤患者的救治提供更多保障。
综上所述,本研究发现4 h内首次输血可以明显降低重度创伤患者的28 d病死率和减少血制品的使用,缩短首次输血时间对于早期抗纤溶和提高患者生存率有重要意义。而要达到缩短首次输血时间和早期抗纤溶的目的,构建完整的创伤体系,实现医院外部规范的创伤患者运送绿色通道,医院内部规范的MTP体系建设才是切实能够提高重度创伤患者救治率的重要举措。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Harris T, Davenport R, Mak M, et al. The evolving science of trauma resuscitation[J]. J Emerg Med Clin North Am, 2018, 36(1): 85-106. DOI:10.1016/j.emc.2017.08.009 |
| [2] | Magruder KM, McLaughlin KA, Elmore Borbon DL. Trauma is a public health issue[J]. Eur J Psychotraumatology, 2017, 8(1): 1375338. DOI:10.1080/20008198.2017.1375338 |
| [3] | Gruen RL, Brohi K, Schreiber M, et al. Haemorrhage control in severely injured patients[J]. Lancet, 2012, 380(9847): 1099-1108. DOI:10.1016/S0140-6736(12)61224-0 |
| [4] | Abuzeid AM, O'Keeffe T. Review of massive transfusion protocols in the injured, bleeding patient[J]. Curr Opin Crit Care, 2019, 25(6): 661-667. DOI:10.1097/MCC.0000000000000668 |
| [5] | 王康, 王长奇, 欧阳福桂, 等. 大量输血方案在大出血和凝血病早期的应用研究[J]. 重庆医学, 2017, 46(10): 1352-1354. DOI:10.3969/j.issn.1671-8348.2017.10.017 |
| [6] | 杜容, 施蔚. 大量输血方案对急性创伤患者凝血功能、纤溶功能及血栓弹力图监测结果的影响[J]. 现代实用医学, 2020, 32(3): 313-315. DOI:10.3969/j.issn.1671-0800.2020.03.014 |
| [7] | 王鑫. 大量输血方案在产科大出血患者中的应用观察[J]. 中国实用医药, 2019, 14(9): 51-52. DOI:10.14163/j.cnki.11-5547/r.2019.09.030 |
| [8] | Farooq N, Galiatsatos P, Aulakh JK, et al. Massive transfusion practice in non-trauma related hemorrhagic shock[J]. J Crit Care, 2018, 43: 65-69. DOI:10.1016/j.jcrc.2017.08.033 |
| [9] | Holcomb JB, del Junco DJ, Fox EE, et al. The prospective, observational, multicenter, major trauma transfusion (PROMMTT) study: comparative effectiveness of a time-varying treatment with competing risks[J]. JAMA Surg, 2013, 148(2): 127-136. DOI:10.1001/2013.jamasurg.387 |
| [10] | Abuelkasem E, Lu S, Tanaka K, et al. Comparison between thrombelastography and thromboelastometry in hyperfibrinolysis detection during adult liver transplantation[J]. Br J Anaesth, 2016, 116(4): 507-512. DOI:10.1093/bja/aew023 |
| [11] | Harris T, Davenport R, Mak M, et al. The evolving science of trauma resuscitation[J]. Emerg Med Clin N Am, 2018, 36(1): 85-106. DOI:10.1016/j.emc.2017.08.009 |
| [12] | Kushimoto S, Kudo D, Kawazoe Y. Acute traumatic coagulopathy and trauma-induced coagulopathy: an overview[J]. J Intensive Care, 2017, 5(1): 6. DOI:10.1186/s40560-016-0196-6 |
| [13] | Spahn DR, Bouillon B, Cerny V, et al. The European guideline on management of major bleeding and coagulopathy following trauma: fifth edition[J]. Crit Care, 2019, 23(1): 98. DOI:10.1186/s13054-019-2347-3 |
| [14] | Schöchl H, Maegele M, Voelckel W. Fixed ratio versus goal-directed therapy in trauma[J]. Curr Opin Anaesthesiol, 2016, 29(2): 234-244. DOI:10.1097/aco.0000000000000278 |
| [15] | Hunt BJ, Allard S, Keeling D, et al. A practical guideline for the haematological management of major haemorrhage[J]. Br J Haematol, 2015, 170(6): 788-803. DOI:10.1111/bjh.13580 |
| [16] | 曹凯. 发力五大中心建设[J]. 中国医院院长, 2019(z1): 86-89. |
 2021, Vol. 30
2021, Vol. 30