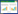2. 浙江大学医学院附属第二医院呼吸与危重症科,杭州 310009;
3. 浙江大学医学院附属第二医院胸外科,杭州 310009;
4. 浙江大学医学院附属第二医院烧伤科,杭州 310009;
5. 新疆生产建设兵团第一师医院急诊科,阿克苏 843000
机械外力、烟雾或化学品的吸入、医源性操作等,都可引起气管支气管的急性损伤(tracheobronchial injury, TBI)。TBI发病率低,但临床表现缺乏特异性,容易漏诊并引起严重后果[1-3]。近年,随着床旁气管镜技术在严重创伤患者中的应用普及,TBI的检出水平有了较明显的提高,而气管支架在TBI中的应用,也为TBI的治疗提供了新的微创方法[1-5]。再就是体外膜肺氧合(extracorporeal membrane oxygenation, ECMO)技术的普及和成熟,使危重的TBI患者支持治疗水平大大提高,预后也随之改善[6-7]。为了进一步提高创伤外科医生对TBI的认知,本研究回顾收集近7年来浙江大学医学院附属第二医院急诊科救治的25例TBI患者资料,对其致伤机制、诊治经过、死亡原因等进行分析,总结包括气管支架技术和ECMO技术在内的综合治疗经验,以供借鉴。
1 资料与方法对2015年7月至2022年6月于浙江大学医学院附属第二医院急诊科首诊,在急诊抢救室或入住急诊监护室(EICU)后明确诊断的气管、左右主支气管或肺叶、肺段支气管损伤的TBI患者的临床资料进行回顾性分析,总结各治疗方法尤其是气管支架治疗的优势,评估综合应用各治疗方法后患者的整体疗效。
TBI的确诊方法为:有损伤病史和临床表现的疑似患者,最终经胸部CT或气管镜检查确诊[1-2]。治疗方法包括:先通过气管插管/切开、胸腔闭式引流、机械通气、经气管镜治疗、ECMO治疗等为患者建立安全的气道、保证有效通气,再选择手术治疗、气管支架治疗或保守治疗等[4]。TBI的手术指征由胸外科医生决策,主要包括(1)保守治疗失败:已行胸腔闭式引流,仍有加重的皮下气肿、纵隔气肿、或肺不张;(2)合并严重的肺损伤及胸腔活动性大出血;(3)气管撕裂长度 > 4 cm或 > 1/3气道直径;(4)气管壁全层裂伤,食管壁或软组织脱垂至气管腔,并合并有食管损伤或纵隔炎[1, 4]。气管支架的植入指征主要针对气道软骨环破裂或软化、气道塌陷、气道狭窄的患者,支架包括自膨式覆膜钛镍记忆合金支架和硅酮支架两种。不需要植入气管支架和手术治疗的患者,均采用保守治疗。对于最佳机械通气、俯卧位通气和药物治疗无效的严重ARDS(氧合指数 < 100)、伴或不伴循环衰竭的患者,采用ECMO治疗。
2 结果确诊患者共25例,其中男性17例、女性8例,年龄(41.3±8.3)岁。致伤原因包括:切割伤(自刎、自缢、意外切割伤),钝性伤(车祸、高处坠落、重物砸伤和挤压伤等),和吸入性损伤(火灾、吸入毒性气体),三类患者人数详见表 1。除2例毒性气体吸入患者外,其余23例均为多发伤或复合伤患者,其损伤严重度评分为(32.4±9.3)分。
| 患者分类(n=25) | 保守治疗 | 气管支架 | 手术治疗 | ECMO | 经气管镜治疗 | 死亡例数 |
| 切割伤(n=4) | 2 | 0 | 2 | 0 | 3 | 1 |
| 钝性伤(n=13) | 6 | 5 | 2 | 2 | 13 | 1 |
| 吸入性(n=8) | 8 | 0 | 0 | 1 | 8 | 3 |
| 合计(例) | 16 | 5 | 4 | 3 | 24 | 5 |
除1例在急诊抢救室死亡外,其余24例均入住EICU,均气管插管或气管切开,并行机械通气治疗,平均ICU住院时间(20.5±7.8)d。最终5人死亡:1例自缢患者因缺氧严重入抢救室后2 h死亡;1例吸入毒性气体患者突发心脏骤停死亡;1例严重气道灼烧患者(行ECMO治疗),因突发气道大量出血死亡;1例大面积烧伤患者和1例严重车祸伤患者(行ECMO治疗)分别因合并严重皮肤感染、肺部感染致脓毒性休克、多脏器功能衰竭死亡。25例患者的治疗方法详见表 1。
气管支架治疗5例:CT或气管镜明确诊断为软骨环破裂和(或)软化致气管塌陷后,经气管镜置入金属或硅酮支架。1例左主支气管塌陷,置入金属支架1枚,18 d后取出,但管壁仍软化塌陷、脱机困难,予置入Y形硅酮支架,1年后拔出(图 1 A~C),恢复良好。1例隆突上方气管及左主支气管广泛软骨环形破裂、憩室形成,右主支气管开口处软化、塌陷狭窄,置入金属支架1枚,3周后取出(图 2 A~C),恢复良好。1例因左侧气胸、左主支气管塌陷,置入金属支架1枚,术后出现左肺不张,多次经气管镜吸痰治疗,术后2周取出,左肺复张(图 3 A~C)。另2例气管塌陷患者,各置入金属支架1枚,2~3周后取出。5例患者置入支架后均观察到粘痰堵塞,每日予气管镜吸出。5例患者均效果良好,未见支架移位,支架取出后随访6个月以上,未出现气道狭窄。

|
| A 为左主支气管狭窄;B 为金属支架植入术后;C 为硅酮支架植入术后 图 1 相继置入金属支架、硅酮支架TBI患者1例 |
|
|

|
| A 为右主支气管狭窄术前;B 为金属支架植入术后2 d;C 为支架植入术后16 d 图 2 右主支气管损伤置入金属支架1例 |
|
|

|
| A 为左主支气管狭窄、气胸;B 为金属支架植入术后3 d左肺不张;C 为支架取出后气管通畅、左肺复张 图 3 左主支气管损伤置入金属支架1例 |
|
|
手术治疗4例:2例自刎患者分别进行了气道裂口修补、断端吻合手术;另2例车祸伤患者分别接受了肺段、肺叶切除术。4例手术效果良好。
保守治疗16例:1例自缢患者入院后很快死亡,1例多发伤患者第2、3软骨环间隙前壁横行切割伤约2.5 cm,直接置入气切套管,急诊完成骨科、腹部手术,5 d后拔出,愈合良好;2例车祸伤致环状软骨骨折但移位不明显的患者,保守治疗,8周后复查,骨折愈合良好;4例钝性伤致气管粘膜撕裂(长度约1~2 cm,均由气管镜确诊)和8例吸入性TBI患者也采用了保守治疗,除分别死亡1例、3例外,8例存活患者随访6个月,未出现明显的气道狭窄。
ECMO治疗:2例车祸致严重多发伤患者和1例严重气道灼烧患者,因发生ARDS行ECMO治疗,其中2例死亡,1例存活。
经气管镜治疗:全部25例患者除1例自缢患者早期死亡外,其余每人均多次行经气管镜治疗。
3 讨论TBI的发病率目前缺乏大样本报道,不同的致伤机制也存在较大差异,如战争、火灾、爆炸、毒性气体泄漏等场景时,气道非常容易因为刀刺、枪弹贯通、吸入烟尘和高温气体、毒性气体而受伤,而车祸、高处坠落则较少发生气道损伤[8]。高分辨率CT是确诊透壁性TBI的主要手段,可以明确伤口部位、伤口大小,帮助制定手术方案,并能对肺部、食道、大血管、颈椎胸椎、胸骨等邻近器官做出较全面的综合评估[1-2]。气管镜检查可以观察到气管塌陷、气管壁撕裂、粘膜脱落、腔内出血等较远端支气管更细小的隐匿性损伤,是对钝性伤所致非透壁性TBI的主要诊断手段[2]。本报道13例钝性伤所致TBI中,11例由气管镜发现粘膜撕裂或软骨环破裂、气道塌陷,大大提高了非透壁性气道损伤的检出率,减少了TBI的漏诊。气管镜也是吸入性TBI诊断和伤情评估的金标准[1-2],能观察到气道内的碳末等异物沉积和黏膜的水肿糜烂、坏死脱落、溃疡焦痂等。所以,只要气道条件允许,气管镜检查应尽早进行[1-5]。
关于TBI的治疗,保证气道安全和有效通气是首要和最关键的。意识不清、休克、呼吸困难和预计手术的患者,可快速经口气管插管。气管镜引导下的气管插管在TBI患者中具有诸多优势[1-4]:(1)提高困难气道插管成功率,避免加重气管粘膜损伤和导致气管断裂;(2)指引气管导管越过破裂的气管从而支撑起塌陷的气管、临时封堵气管裂口,并保证导管气囊越过裂口,防止机械正压通气时气体从气管裂口漏出;(3)引导导管进入健侧主支气管行单肺通气,为患肺行手术治疗提供麻醉支持。对于上呼吸道梗阻的患者(如上呼吸道灼伤、颌面部损伤等)、预计两周内不能拔出气管导管的患者(如严重脑外伤时深昏迷),可以直接行气管切开。本组病例中1例自刎患者直接从开放性气管裂口中置入气切套管,国外亦有类似报道[6]。
关于TBI的外科手术指征,目前国内外尚缺乏统一标准,笔者单位的急诊手术指征见前述。TBI的手术方法包括气道裂口修补、横断时的端端吻合、袖式切除、肺叶切除等,方法成熟,疗效确切[8-10]。近年,气管支架在TBI中的应用报道日益增多[11-18],为TBI的治疗提供了新的微创方法,其突出特点就是简单有效,尤其对气道塌陷(软骨环破裂、软化)和肉芽增生(吸入性损伤、气管切开后)导致的气道狭窄,具有独到的治疗优势。有报道的适合气管支架治疗的TBI患者还包括:(1)医源性损伤导致的较严重的气管支气管黏膜、黏膜下层、甚至深达肌层的撕裂伤,和既往采用保守治疗相比较,支架植入能明显缩短TBI愈合时间[2, 5, 15]。(2)气道壁全层撕裂≤2 cm或≤1/3气道直径的患者,如果不漏气,或者气管裂口在被气管导管封堵后,少量的漏气可以通过胸腔闭式引流管引出,既往多是先尝试保守治疗,失败后再采用手术治疗;而今,这部分患者可以直接采用气管支架治疗[16-18]。(3)达到外科手术指征,但基础疾病重、全身情况差不能耐受全麻手术的患者,紧急情况下可以尝试气管支架治疗[17]。(4)介于外科手术指征和保守治疗指征之间的患者,可以先尝试支架植入,治疗失败再手术治疗。例如,气道壁全层撕裂长度在2~4 cm或1/3~ 1/2气道直径的患者;食管壁或软组织通过气管裂口脱垂至气管腔,但不合并食管损伤或纵隔炎的患者[13]。
常用的气管支架主要包括自膨式覆膜金属支架和硅酮支架。前者多用钛镍记忆合金制成,轮廓适应性强,既能封堵气道壁漏口、压迫止血、支撑管壁结构,又能刺激肉芽增生,加速管壁愈合;其缺点在于:(1)留置时间过长,会引起继发感染、痰液堵塞,尤其是两端肉芽形成后不容易取出、取出后会导致气管狭窄;(2)不能在支架壁上开孔,无法用于气管切开的声门下气管损伤患者。而这两点正是硅酮支架的优势所在,其组织相容性好,不容易刺激肉芽组织增生,可长期留置,T管硅酮支架适合气管切开的气管损伤患者,Y型硅酮支架则适合于隆突和主支气管损伤的患者[2, 5]。本报道5例气道塌陷患者使用金属覆膜支架,留置时间2~3周,留置期间未见明显的支架移位,4例治疗成功,支架取出后气道塌陷恢复正常直径,随访6个月以上,未见气道狭窄和肉芽增生;1例患者金属支架取出后仍有气道塌陷,改用Y型硅酮支架,留置1年余,无移位,取出后随访6个月,无气道狭窄和肉芽增生。
经气管镜治疗能吸出气道内的烟尘、焦痂、痰液、血液等,是TBI的重要治疗手段,尤其适合吸入性TBI、支架植入后的痰液潴留、合并肺部感染等情况。而对于除了TBI外,还合并有其他器官严重损伤的多发伤、复合伤患者,ECMO的心肺替代作用能明显降低病死率[6-7]。本报道中96%的患者接受了经气管镜治疗,3%的患者接受了ECMO治疗。TBI的诊治正呈现出流程逐步优化、多个学科紧密合作、多项技术综合应用的良好态势[3, 19-20]。
利益冲突 所有作者声明无利益冲突
作者贡献声明 易建华:研究设计、论文撰写;张斌、徐浩、周光居、郭鹏超、王连、陈国贤:病例收集、手术治疗;赵立孝:数据收集及整理、统计学分析;徐善祥、张茂:总体指导
| [1] | 王健男, 王恺铖, 黄海东, 等. 气管支气管损伤的诊治现状及展望[J]. 中国呼吸与危重监护杂志, 2021, 20(3): 219-223. DOI:10.7507/1671-6205.202003024 |
| [2] | Zhao Z, Zhang T, Yin X, et al. Update on the diagnosis and treatment of tracheal and bronchial injury[J]. J Thorac Dis, 2017, 9(1): E50-E56. DOI:10.21037/jtd.2017.01.19 |
| [3] | Saleh ME, Beshir H, Mohammed WH, et al. Tracheobronchial injuries: tertiary center experience[J]. Asian Cardiovasc Thorac Ann, 2020, 28(1): 22-28. DOI:10.1177/0218492319893822 |
| [4] | Grewal HS, Dangayach NS, Ahmad U, et al. Treatment of tracheobronchial injuries: a contemporary review[J]. Chest, 2019, 155(3): 595-604. DOI:10.1016/j.chest.2018.07.018 |
| [5] | Tazi-Mezalek R, Musani AI, Laroumagne S, et al. Airway stenting in the management of iatrogenic tracheal injuries: 10-year experience[J]. Respirology, 2016, 21(8): 1452-1458. DOI:10.1111/resp.12853 |
| [6] | Clark J, Morrison JJ, O'Connor JV. Extracorporeal membrane oxygenation support during repair of a noniatrogenic tracheal injury[J]. Ann Thorac Surg, 2022, 113(1): e49-e51. DOI:10.1016/j.athoracsur.2021.03.029 |
| [7] | Ahmad SB, Menaker J, Kufera J, et al. Extracorporeal membrane oxygenation after traumatic injury[J]. J Trauma Acute Care Surg, 2017, 82(3): 587-591. DOI:10.1097/ta.0000000000001352 |
| [8] | 宗兆文, 王志农, 陈思旭, 等. 现代胸部战伤分级救治的专家共识[J]. 解放军医学杂志, 2018, 43(11): 901-909. DOI:10.11855/j.issn.0577-7402.2018.11.01 |
| [9] | van Roozendaal LM, van Gool MH, Sprooten RTM, et al. Surgical treatment of bronchial rupture in blunt chest trauma: a review of literature[J]. J Thorac Dis, 2018, 10(9): 5576-5583. DOI:10.21037/jtd.2018.08.22 |
| [10] | Carretta A, Melloni G, Bandiera A, et al. Conservative and surgical treatment of acute posttraumatic tracheobronchial injuries[J]. World J Surg, 2011, 35(11): 2568-2574. DOI:10.1007/s00268-011-1227-z |
| [11] | Roh JY, Kim I, Eom JS, et al. Successful stenting for bronchial Stenosis resulting from blunt airway trauma[J]. Intern Med, 2018, 57(22): 3277-3280. DOI:10.2169/internalmedicine.0569-17 |
| [12] | Ross HM, Grant FJ, Wilson RS, et al. Nonoperative management of tracheal laceration during endotracheal intubation[J]. Ann Thorac Surg, 1997, 63(1): 240-242. DOI:10.1016/s0003-4975(96)01077-6 |
| [13] | Bozzo C, Profili S, Masala S. Successful use of self-expandable metal stents in a case of iatrogenic tracheal rupture[J]. Radiol Case Rep, 2019, 14(3): 377-380. DOI:10.1016/j.radcr.2018.12.004 |
| [14] | Passera E, Orlandi R, Calderoni M, et al. Post-intubation iatrogenic tracheobronchial injuries: the state of art[J]. Front Surg, 2023, 10: 1125997. DOI:10.3389/fsurg.2023.1125997 |
| [15] | Schneider T, Storz K, Dienemann H, Hoffmann H. Management of iatrogenic tracheobronchial injuries: a retrospective analysis of 29 cases[J]. Ann Thorac Surg, 2007, 83(6): 1960-1964. DOI:10.1016/j.athoracsur.2007.01.042 |
| [16] | Marchese R, Mercadante S, Paglino G, et al. Tracheal stent to repair tracheal laceration after a double-lumen intubation[J]. Ann Thorac Surg, 2012, 94(3): 1001-1003. DOI:10.1016/j.athoracsur.2011.12.080 |
| [17] | Yamamoto S, Endo S, Endo T, et al. Successful silicon stent for life-threatening tracheal wall laceration[J]. Ann Thorac Cardiovasc Surg, 2013, 19(1): 49-51. DOI:10.5761/atcs.cr.11.01768 |
| [18] | Mughal MM, Gildea TR, Murthy S, et al. Short-term deployment of self-expanding metallic stents facilitates healing of bronchial dehiscence[J]. Am J Respir Crit Care Med, 2005, 172(6): 768-771. DOI:10.1164/rccm.200410-1388oc |
| [19] | Boutros J, Marquette CH, Ichal C, et al. Multidisciplinary Management of Tracheobronchial injury[J]. European Respiratory Review, 2022, 31(163): 210126. DOI:10.1183/16000617.0126-2021 |
| [20] | Madden BP. Evolutional trends in the management of tracheal and bronchial injuries[J]. J Thorac Dis, 2017, 9(1): E67-E70. DOI:10.21037/jtd.2017.01.43 |
 2023, Vol. 32
2023, Vol. 32